Psoriasis : quels traitements, quels progrès ?
Maladie de peau chronique, le psoriasis peut être socialement handicapant lorsque les lésions sont accessibles au regard. Si l'on ne sait pas le guérir, il bénéficie désormais de traitements qui améliorent la qualité de vie des patients, et d'une recherche active.
Rédigé le , mis à jour le
Allodocteurs.fr - Studio TF1
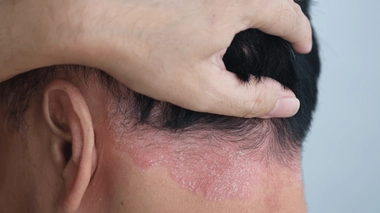
Le psoriasis, une maladie inflammatoire de la peau, se manifeste par des plaques rouges présentant des squames blanches. Il s'agit d'une affection chronique, qui ne se guérit pas, et qui peut être source d'une grande souffrance et socialement handicapante pour les patients lorsque la localisation des symptômes est visible.
Il concernerait 2 à 4% de la population, autant d'hommes que de femmes, et deux pics de fréquence sont décrits : entre 10 et 20 ans lorsqu'il s'agit d'une forme familiale, et entre 20 et 40 ans quand ce n'est pas le cas (forme sporadique).
Quelles sont les causes du psoriasis ?
Cette affection survient chez des personnes présentant des prédispositions génétiques : ces facteurs génétiques rendent le système immunitaire plus sensible et abaissent le seuil de réaction inflammatoire sous l'effet de certains facteurs environnementaux, tels que le frottement, le stress, la fatigue, un choc émotionnel, etc. Certaines cellules de la peau, les kératinocytes, vont alors proliférer de façon anormale et former la plaque indurée et les squames. La plaque disparaît au bout de quelques semaines à quelques mois grâce à des mécanismes régulateurs.
Les formes du psoriasis
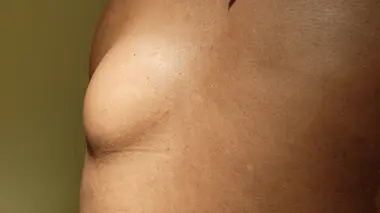
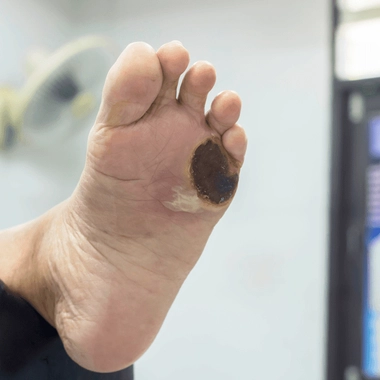
Le psoriasis peut prendre plusieurs formes, mais la plus fréquente est celle en plaques. Elles sont rouges, souvent symétriques, touchant le plus souvent les coudes, les genoux, les "lombes" (le bas du dos, de part et d'autres des vertèbres lombaires), le cuir chevelu. Les frottements avec les vêtements sont un facteur irritant qui peut accentuer le phénomène.
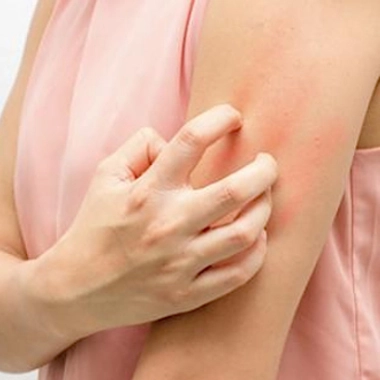
Les plaques sont recouvertes de squames, épaisses et blanches, elles peuvent démanger certains patients, et évoluent par poussées, entrecoupées de périodes d'amélioration ou de disparition.
Dans 30 à 40% des cas, des symptômes de dépression peuvent être provoqués du fait des répercussions esthétiques, de la gêne, du handicap professionnel.
La gravité du psoriasis est très variable d'un patient à l'autre et elle est évaluée par la sévérité des lésions, à travers le score PASI, Psoriasis Area Severity Intensity, et par le retentissement sur la qualité de vie, via un score appelé DLQI (Dermatology Life Quality Index, voir encadré plus bas).
Le rhumatisme psoriasique, les articulations touchées
Le rhumatisme psoriasique toucherait 20 à 30% des personnes atteintes de psoriasis et peut toucher les articulations des membres ou la colonne vertébrale et le bassin. Il peut précéder l'atteinte de la peau ou lui succéder et évolue par poussée. L'apparition de ces rhumatismes n'est pas liée à la sévérité du psoriasis. Il est plus fréquent chez les femmes.
Zoom sur les traitements
Tout patient demandeur d'un traitement devrait pouvoir bénéficier d'une prise en charge, qui se découpe en traitement local et traitement général (par comprimé ou photothérapie). Ils doivent être pris de façon continue afin d'éviter les rechutes.
Le traitement local
Comme son nom l'indique, il est administré localement, au niveau des lésions et il est indiqué pour les psoriasis peu étendus (inférieurs à 10% de la surface du corps, en sachant qu'une paume représente 1%).
Il fait appel à diverses substances anti-inflammatoires : les corticoïdes (la "cortisone"), les kératolytiques, les dérivés de la vitamine D, le tazarotène ou les émollients, qui sont des crèmes utilisées pour assouplir et adoucir la peau.
Son efficacité sera évaluée au bout d'un mois et en cas d'inefficacité, il sera recommandé de changer de classe ou de passer à un traitement général. Les différents traitements locaux sont utilisés seuls ou en association, suivant la localisation ou l'étendue des lésions. Par exemple, le tazarotène est recommandé pour les plaques peu nombreuses et dont la localisation est fixe.
D'autre part, la galénique est adaptée à la localisation : la lotion, le gel ou le shampoing sont réservés au le cuir chevelu, la crème aux plis ou aux lésions qui ont peu de squames, la pommade à certaines lésions, dites "kératosiques".
Les corticoïdes locaux agissent sur l'inflammation et la prolifération des cellules de la peau. Ils sont divisés en 4 groupes, selon leur activité : très forte, forte, modérée, faible. Ils sont utilisés en "traitement d'attaque" mais il est parfois nécessaire d'y avoir recours de façon récurrente, en traitement d'entretien.
Ils doivent être arrêtés progressivement, sous peine de voir les lésions ressurgir, parfois aggravées. Parmi les effets indésirables, on retrouve après une utilisation prolongée une peau fragile et fine, des vergetures, une pilosité, de l'acné, une pigmentation anormale de la peau.
Les corticoïdes locaux peuvent être utilisés lors de la grossesse. Attention, ils ne doivent jamais être appliqués sur une zone infectée.
Les dérivés de la vitamine D sont moins contraignants dans le sens, où ils peuvent être arrêtés sans diminution progressive. Leur efficacité est proche de celle des corticoïdes mais leur délai d'action est plus long. Ils n'entraînent pas d'atrophie de la peau.
Corticoïdes et dérivés de la vitamine D peuvent être associés, ce qui augmente leur efficacité. L'association peut être réalisée dans le même tube, ou temporellement (avec l'un le matin, l'autre le soir).
Le traitement général et la puvathérapie
Le traitement général correspond à des médicaments par comprimé, par injection sous-cutanée ou par perfusion. Prescrit en cas d'échec du traitement local seul, en cas de psoriasis sur 20 à 30% de la surface de la peau, il peut faire appel à l'acitrétine, au méthotrexate, à la cyclosporine, ou à la puvathérapie, qui est une exposition aux ultraviolets sous le contrôle d'un dermatologue.
Le méthotrexate (Imeth® en comprimé, Métoject® ou Novatrex® en injection sous cutanée).
Le méthotrexate est un immunosupresseur et c'est un traitement de référence du psoriasis jugé sévère chez l'adulte. Il se prend sous forme de comprimé ou d'injection, à raison de 7,5 à 15 mg par semaine, en moyenne. Le risque d'infections est augmenté durant le traitement. L'usage concomitant d'anti-inflammatoires autres que les corticoïdes est déconseillé et la consommation d'alcool doit être limitée du fait du retentissement possible sur le foie du médicament. La grossesse et l'allaitement sont interdits, un contraceptif est donc nécessaire durant tout le traitement et doit être arrêté 3 mois avant la conception pour les femmes et 5 mois pour les hommes.
La cyclosporine (Néoral®, Sandimmun®)
Cet immunosupresseur a une efficacité comparable au méthotrexate. La dose cible est de 2,5 à 5 mg/kg. La cyclosporine est généralement prescrite sur une période courte, le plus souvent de 3 à 6 mois, pour traiter une poussée car elle peut être toxique pour les reins et entraîner une hypertension artérielle, ce qui nécessite une surveillance.
Une contraception est nécessaire durant tout le traitement. Les vaccins vivants atténués sont interdits et une protection lors de l'exposition au soleil est indispensable du fait du risque accru de cancer de la peau.
L'acitrétine, Soriatane®
Il est très nocif pour le fœtus, avec un risque élevé de malformation. La grossesse est donc interdite durant le traitement et lors des 2 ans qui suivent l'arrêt. La contraception est à commencer un mois avant le début du traitement et un test de grossesse est effectué dans les 3 jours précédant la première prise, ainsi que régulièrement durant les 2 ans qui suivent l'arrêt du traitement. L'alcool est interdit aussi bien sous forme de boisson que dans des aliments ou des médicaments.
L'aprémilast, Otezla®
Ce médicament par comprimé est prescrit lorsque les traitements classiques ne fonctionnent pas et avant les biothérapies (voir ci-dessous). Il est efficace sur le psoriasis en plaques et sur le rhumatisme psoriasique. Il fait partie des immunosuppresseurs, des médicaments qui diminuent les défenses immunitaires et augmentent donc le risque d'infections. Il peut provoquer également des diarrhées et nausées, qui sont heureusement transitoires.
Les UV à la rescousse
Les photothérapies comprennent la PUVA thérapie ou les UVB. Elles sont réalisées chez un dermatologue, avec un médicament photosensibilisant dans le cas des UVA pour augmenter leur efficacité, comme le méthoxsalène, ou conjointement avec un traitement local.
La puvathérapie est réservée aux patients dont le psoriasis n'est pas soulagé par les traitements habituels. Elle comporte habituellement 4 séances par semaine et l'efficacité est très bonne, obtenue le plus souvent après 20 séances.
Les effets secondaires de la puvathérapie sont les nausées, les brûlures, les démangeaisons. Le risque de cancer de la peau est augmenté et dépend de la dose administrée.
La photothérapie UVB est réalisée chez des patients dont le psoriasis est peu sévère, sans association avec un photosensibilisant.
Les biothérapies, le médicament de choc
Les biothérapies sont indiquées en cas d'échec, de contre-indication ou d'intolérance à au moins 2 des traitements précédents (cyclosporine, méthotrexate, puvathérapie) et leur efficacité est notable dans les rhumatismes psoriasiques et le psoriasis résistant au traitement.
Plus précisément, il s'agit d'une catégorie de médicaments appelés "anticorps monoclonaux", qui vont cibler une substance qui intervient dans le mécanisme de l'inflammation. Les 4 médicaments utilisés à l'heure actuelle sont des anti-TNF alpha. L' infliximab (Remicade) est administré sous forme de perfusion, à l'hôpital, tandis que l'étanarcept (Enbrel®), l'ustekinumab (Stelara®) et l'adalimumab (Humira®) se prennent en injection sous-cutanée. Seul l'étanarcept est susceptible d'être utilisé chez l'enfant, ou l'ustekinumab. Le certolizumab est lui indiqué quand un traitement par voie générale (donc en perfusion ou injection) est nécessaire.
Ces médicaments ont en commun le fait de diminuer les défenses immunitaires et par conséquent d'augmenter le risque d'infection. La surveillance se fait par prise de sang évaluant le foie et les globules blancs (les défenses immunitaires).
Une contraception est indispensable pour les femmes, la grossesse et l'allaitement sont interdits durant tout le traitement et les mois qui suivent son arrêt, afin de laisser le temps à l'organisme d'éliminer le produit. Attention à certains vaccins : les vaccins dits vivants atténués, comme le ROR (rougeole/oreillons/rubéole) ou celui contre la poliomyélite sont contre-indiqués, tandis que ceux contre la grippe et le pneumocoque sont recommandés.
D'autres classes médicamenteuses
La recherche a avancé et a vu émerger d'autres molécules, de la famille des inhibiteurs des interleukines (des molécules produites par le corps qui jouent un rôle dans l'inflammation). Elles ont l'autorisation de mise sur le marché chez l'adulte dans le traitement du psoriasis en plaques modéré à sévère. Il s'agit du brodalumab, de l'ixékizumab, du sécukinumab, de l'ustékinumab et du guselkumab. Ils sont prescrits en seconde intention.
L'éducation thérapeutique au coeur de la prise en charge
Comme pour toutes les maladies chroniques, l'éducation thérapeutique joue un rôle primordial. Il consiste à donner au patient des informations sur sa maladie et son traitement, qui nécessite une bonne observance (compromise, par exemple, par les contraintes du traitement local qui prend du temps, rend "collant",...). Il est important de rassurer sur l'absence de contagiosité de l'affection, et de conséquences graves (hormis le retentissement parfois considérable sur la qualité de vie). Les traitements, s'ils ne guérissent pas la maladie, diminuent la sévérité des lésions et font disparaître les plaques, mais ils ne doivent pas être interrompus dès la disparition mais continués plusieurs semaines après.
Apprendre à se connaître…
Certains facteurs, propres au patient, peuvent déclencher ou aggraver une poussée et il est intéressant de les identifier. Citons le stress, la fatigue, un choc émotionnel, certains médicaments (comme le lithium, les béta-bloquants, les corticoïdes arrêtés brutalement), ou encore le grattage, une infection, un traumatisme physique.
Alors que les ultraviolets sont le plus souvent bénéfiques aux patients, le soleil entraine toutefois une aggravation chez 5 à 10% des gens.
Le psoriasis est caractérisé par son imprévisibilité, aussi bien des poussées et de leur durée, que des rémissions. Ce qui est source de grand stress et justifie un soutien psychologique afin d'apprendre à gérer l'incertitude, mais aussi le regard des autres ou les contraintes des traitements.
Hydrater sa peau
L'hydratation de la peau est le premier soin du psoriasis car l'application d'une crème hydratante soulage les démangeaisons et redonne de la souplesse à une peau souvent très sèche. Le baume est particulièrement recommandé pour les zones très sèches, comme les coudes et les pieds. Il présente l'inconvénient d'être gras et de laisser un film sur la peau ; son application est donc conseillée le soir, par exemple avant de regarder un film (pour laisser à la peau le temps de l'absorber et ne pas graisser les draps).
La crème et le lait sont parfaits pour les peaux moins sèches et peuvent être appliqués le matin. Pour en tirer de bienfaits optimaux, l'application doit être quotidienne.
Cures thermales, un "plus"
Les cures thermales sont l'occasion d'apprendre à mieux gérer sa maladie et mieux comprendre les gestes d'hygiène. Elles peuvent être prises en charge par l'Assurance-maladie à condition d'être réalisées dans un établissement agréé et d'être prescrites par un médecin. Pour le Pr Paul, une cure est un moment pour s'occuper de soi-même et s'occuper de sa peau. Et chez les patients qui en ont envie, la cure thermale est intéressante mais elle a simplement un rôle adjuvant, ce n'est pas le traitement de base."
La durée d'une cure est de 18 jours et une seule cure par an est prise en charge. Précisons que seuls les frais médicaux sont remboursés (forfait thermal et forfait de surveillance médicale), en sachant que la plupart des mutuelles prennent en charge le reste.
Recherche sur le psoriasis : les axes de progrès
Les progrès actuels et à venir se font suivant 4 axes, d'après le Pr Carle Paul, dermatologue au CHU de Toulouse.
1/Une meilleure compréhension de la maladie :
"Nous comprenons mieux les mécanismes de formation des lésions et la génétique, explique le médecin. On sait désormais que le psoriasis présente des facteurs génétiques : comme le diabète, il est associé à une quarantaine ou cinquantaine de gènes de prédisposition."
Le mécanisme des lésions et les facteurs favorisant leur développement sont mieux appréhendés : "On sait désormais que cette maladie est en rapport avec les agressions de l'environnement (les bactéries, les virus, les traumatisme physique comme le grattage ou certains médicaments), les traumatismes psychiques aussi, détaille le Pr Paul. On pense aussi que le surpoids, en créant une inflammation de l'organisme, favorise le psoriasis, tout comme l'alcool et le tabac."
Le psoriasis est provoqué par un renouvellement accéléré de l'épiderme, en 3 ou 4 jours, au lieu de 3 semaines. Selon le médecin, les cellules inflammatoires, qui provoquent ce renouvellement (les monocytes et les lymphocytes) produisent des cytokines qui induisent le renouvellement accéléré de l'épiderme. "Parmi les cytokines, plusieurs ont attiré l'attention des chercheurs : le TNF, les interleukines 12 et 23, et l'interleukine 17, approfondit-il. Et du coup, on développe des traitements ciblés sur ces cytokines."
2/ Le retentissement sur les patients mieux compris :
Le psoriasis a un fort impact sur la qualité de vie du patient et il est désormais pris en compte par les médecins. "On sait que cette maladie, dans ses formes modérées à sévères, retentit sur la vie affective, professionnelle, relationnelle et aussi la capacité à avoir des loisirs (par exemple, si le psoriasis est visible, on ne va plus à la piscine, en salle de sport ou à la plage !), analyse le dermatologue. Il y a une perte de l'estime de soi, une peur du regard des autres, et une stigmatisation."
Des outils ont donc été développés pour mieux comprendre les patients, comme les échelles de qualité de vie.
Le rhumatisme psoriasique, qui touche 20 à 30% des patients, bénéficie également d'études."Il n'est pas facile à diagnostiquer, commente le Dr Paul. Donc il y a également des recherches pour mieux définir le dépistage, comment l'évaluer, et améliorer sa prise en charge, en collaboration avec les rhumatologues."
3/ Plus de surpoids et maladies cardio-vasculaires …
Plusieurs problèmes de santé sont retrouvés chez les patients souffrant de psoriasis :
Des recherches pour savoir pourquoi et comment mieux prendre en charge ces affections et leurs facteurs de risques (sédentarité, tabagisme,…), selon le médecin. La probabilité de souffrir d'un diabète de type 2 est également accrue.
4/ Les progrès thérapeutiques :
Les progrès thérapeutiques concernent le développement de plusieurs médicaments et l'administration sous la forme de comprimés, offrant aux patients davantage de confort que les injections.
La recherche a ainsi vu émerger d'autres molécules, de la famille des inhibiteurs des interleukines (des molécules produites par le corps qui jouent un rôle dans l'inflammation). Elles ont l'autorisation de mise sur le marché chez l'adulte dans le traitement du psoriasis en plaques modéré à sévère. Il s'agit du brodalumab, de l'ixékizumab, du sécukinumab, de l'ustékinumab et du guselkumab. Ils sont prescrits en seconde intention.
Les médicaments par comprimé
Deux formes orales sont arrivées sur le marché français : "l'apremilast a eu un avis favorable de l'agence du médicament pour le psoriasis et le rhumatisme psoriasique (à raison de 2 prises par jour), détaille le dermatologue. Son efficacité est moins importante que les biomédicaments." Elle est même modeste par rapport au placebo.
L'autre forme orale est encore attendue, du fait d'une évaluation à long terme du retentissement cardio-vasculaire et cancéreux. Il s'agit du tofacitinib, à raison de deux prises par jour lui aussi. Il est déjà utilisé aux USA pour la polyarthrite rhumatoïde mais qui n'est pas encore approuvé par l'Agence européenne…