Tout savoir sur la fécondation in vitro
En France, la première Fécondation In Vitro (FIV) a été réalisée en 1982, et depuis, sont nés environ 400 000 bébés éprouvettes, soit une naissance sur 30. Un couple hétérosexuel sur huit consulte pour un problème d'infertilité.
Par La rédaction d'Allo Docteurs
Mis à jour le
Amandine est le premier "bébé-éprouvette" né en France le 24 février 1982. Depuis cette prouesse médicale, plus de 400 000 bébés ont vu le jour grâce à la fécondation in vitro. Pour accompagner les couples dans cette démarche, de nombreux centres de procréation médicalement assistée proposent une prise en charge de pointe.
Outre cette approche médicalisée, l'impact émotionnel de la FIV est très fort pour les futurs parents, d'où la nécessité d'être bien suivi. Les couples hétérosexuels qui optent pour la FIV cumulent parfois plusieurs problèmes de fertilité.
Quelles sont les causes d'infertilité ?
La fécondation dite "naturelle" est l'histoire d'une rencontre semée d'embûches : celle d'un spermatozoïde et d'un ovocyte. Au début de chaque cycle, les ovaires reçoivent des hormones en provenance du cerveau. Sous leur influence, plusieurs ovocytes se développent. Et au moment de l'ovulation, le plus gros d'entre eux est libéré pour aller jusqu'à l'utérus, les autres ovocytes du groupe dégénèrent.
Côté spermatozoïde, il y a aussi de la casse. Au départ, ils sont des millions à envahir les voies génitales féminines. À la fin, un seul parviendra à féconder l'ovocyte. Et pour y parvenir, il devra braver tous les obstacles : un milieu acide, des sécrétions denses et visqueuses. Sans oublier qu'il doit posséder suffisamment d'énergie pour remonter les voies génitales. Même s'il arrive à atteindre l'ovocyte, ce n'est pas gagné pour autant. L'élu doit traverser la membrane qui entoure l'ovocyte pour le féconder.
À lire aussi : Sexualité, infertilité et PMA, des liens étroits
Il suffit que l'une de ces étapes échoue pour que la fécondation devienne impossible. Côté masculin, plusieurs scénarios peuvent expliquer l'échec : des spermatozoïdes peu nombreux ou qui ne survivent pas assez longtemps. Beaucoup peuvent présenter des anomalies au niveau du flagelle, c'est ce qui permet leur déplacement, ou au niveau de l'acrosome, ce qui permet au spermatozoïde de féconder l'ovocyte.
Côté féminin, l'ovaire peut présenter des ovocytes de mauvaise qualité ou un blocage au moment de l'ovulation, autrement dit, l'ovocyte n'est pas expulsé vers l'utérus. Le passage au niveau des trompes peut lui aussi être obstrué. Les techniques de procréation médicalement assistée permettent de contourner ces obstacles.
La FIV, une incroyable avancée
Pendant longtemps, la médecine n'a rien pu proposer, il fallait faire une croix sur son désir de parentalité. Mais une incroyable avancée scientifique a alors apporté un espoir exceptionnel aux couples stériles.
Avec la fécondation in vitro simple, on obtient, en moyenne, 25,9 grossesses pour 100 transferts d'embryons. Le résultat est légèrement plus élevé quand on utilise la FIV avec la technique de micro-injection intracytoplasmique de spermatozoïdes ; on aboutit alors à un pourcentage de 26,3 grossesses.
Ces résultats diminuent hélas avec le nombre de tentatives de FIV, le nombre d'embryons implantés (en général deux) mais aussi avec l'âge de la femme. Plus on vieillit, plus la qualité des ovules diminue.
La FIV, une technique de PMA
La procréation médicalement assistée (PMA), aussi appelée AMP pou assistance médicale à la procréation, regroupe l’ensemble des techniques médicales permettant de concevoir un enfant lorsque la conception naturelle est difficile ou impossible. Elle regroupe plusieurs techniques :
- l'insémination artificielle, qui consiste à introduire directement dans le vagin le sperme du conjoint ou d'un donneur ;
- la fécondation in vitro (FIV), qui consiste à féconder en laboratoire des ovules avec des spermatozoïdes du conjoint ou d'un donneur pour obtenir des embryons qui seront ensuite implantés dans l'utérus ;
- l'accueil d'embryon, c'est-à-dire le transfert dans l'utérus d'un ou plusieurs embryons congelés provenant d'un couple ou d'une femme donneuse.
Les différentes étapes de la fécondation in vitro
Dans une FIV, tout commence par la stimulation hormonale pour préparer le corps de la patiente. On utilise pour cela l'hormone que sécrète naturellement le cerveau, la gonadotrophine. Qu'elle soit synthétique ou naturelle, elle agit sur les ovaires pour stimuler la production d'ovules.
Avoir plusieurs ovules à féconder est essentiel car cela multiplie les chances d'obtenir des embryons à réimplanter. Une fois les ovocytes obtenus, on passe à l'étape suivante : la FIV, parfois complétée d'une ICSI (une technique où un spermatozoïde en bonne santé est injecté directement dans l'ovule).
Comment se déroule la ponction des ovocytes ?
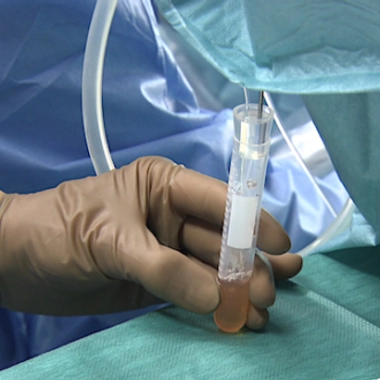
Le prélèvement des ovocytes pour préparer la FIV est un moment court, la ponction en elle-même dure une dizaine de minutes. Mais il faut être très précautionneux.
Dans un parcours de procréation médicalement assistée, la ponction des ovocytes est une journée cruciale. Pas besoin d'anesthésie pour la patiente, elle est simplement sédatée. Grâce à une échographie par voie vaginale, le médecin explore les ovaires. Il recherche les précieux follicules obtenus par une stimulation ovarienne préalable.
Une aiguille est ensuite insérée en douceur pour recueillir le liquide contenant les ovocytes. Le même geste est effectué sur un deuxième ovaire. Plusieurs seringues de liquide folliculaire sont prélevées chez la patiente. Traçabilité oblige, chacune d'elle est marquée au nom de la patiente et placée dans une étuve à 37°C pour bien les conserver.
À l'abri dans une valisette, les ovocytes sont directement amenés au laboratoire. Un·e technicien·ne observe le contenu de chaque seringue pour sélectionner les meilleurs ovocytes. Les ovocytes ainsi sélectionnés sont placés dans une étuve en attendant d'être mis en contact quelques heures plus tard avec les spermatozoïdes les plus performants recueillis auprès du donneur masculin.
Sous microscope et à l'aide d'une pipette, le technicien attrape l'un des spermatozoïdes par la queue. Avec d'infinies précautions, le spermatozoïde est ensuite introduit au coeur de l'ovocyte. Les parents savent ensuite dans les 48 heures, le nombre d'embryons aptes à être implantés.
Dernière étape de la FIV : l'implantation des embryons
Comment sont implantés les embryons dans le corps de la femme ?
Après le prélèvement des ovocytes, l'étape suivante consiste à implanter l'embryon dans l'utérus de la future mère. Avec vitesse et précision, le ou la technicien·ne récupère l'embryon pour ne pas le soumettre à des variations de lumière et de température susceptibles de le fragiliser. Il est ensuite directement amené dans une salle voisine pour l'implantation.
Cette dernière est réalisée à l'aide d'un cathéter, une très fine aiguille, que l'on introduit dans le vagin. Elle permet de traverser le col de l'utérus. Le médecin dépose ensuite les embryons au niveau de l'utérus. Celui-ci est prêt à recevoir l'embryon car la stimulation hormonale agit aussi sur l'endomètre, il est ainsi dans les bonnes conditions pour assurer une grossesse et le développement de l'embryon.
Un test de grossesse doit être réalisé deux semaines après le transfert embryonnaire afin de confirmer la grossesse.
Le nombre d’embryons obtenus peut être supérieur au nombre d’embryons transférés. Dans ce cas, les embryons "surnuméraires" non transférés peuvent être congelés. Ils pourront ensuite être utilisés à une date ultérieure par la même patiente ou faire l'objet d'un don à une autre personne engagée dans un parcours de PMA.
FIV et PMA : qui peut y avoir droit ?
Depuis la loi du 2 août 2021 relative à la bioéthique, la procréation médicalement assistée est ouverte à toutes les femmes qui ont un projet parental, aux couples homosexuels et aux célibataires. Le critère médical d'infertilité, qui conditionnait auparavant l'accès à la PMA, est de fait supprimé. En effet, avant cette loi, seuls les couples hétérosexuels (mariés, pacsés ou en concubinage depuis au moins deux ans) en âge de procréer et présentant une infertilité pathologique ou risquant de transmettre une maladie héréditaire à leur enfant, avaient légalement accès à la PMA.
Par ailleurs, cette loi autorise le recours à un double don de gamètes (ovocytes et spermatozoïdes). Les couples dont les deux membres sont stériles peuvent donc désormais recourir à la PMA.
Selon un communiqué du ministère de la Santé publié en avril 2025, l'activité de PMA avec don de spermatozoïdes a été multipliée par plus de huit depuis l'entrée en vigueur de la loi de 2021. Le ministère recense ainsi près de 47 000 demandes émanant de femmes célibataires ou de couples de femmes.
Malgré des moyens supplémentaires alloués par le gouvernement, les délais d'attente restent très élevés. Ainsi, au 31 décembre 2024, plus de 10 600 femmes étaient en attente d'une PMA avec don de spermatozoïdes et en moyenne, 17,7 mois s'écoulent entre la prise de rendez-vous et la première tentative.
En savoir plus
Sur Allodocteurs.fr
· Don d'ovocytes : "On a besoin de doubler le nombre de donneuses"
· L'infertilité touche une personne sur six dans le monde
· PMA : quand les bébés se font désirer
· Infertilité féminine : de la stimulation à la fécondation
· Congeler ses ovocytes sans raison médicale, comment ça marche ?
· Endométriose et PMA : "On ne se rend pas compte de l'impact psychologique"
Ailleurs sur le web
· Vie Publique
· Ministère de la Santé
· Agence médicale de la biomédecine
· Ameli.fr