Donner la vie après la mort : le dilemme des naissances posthumes
L'été dernier en Hongrie, un enfant a été mis au monde par césarienne d'une mère en état de mort cérébrale depuis 90 jours. Ce cas, révélé par la clinique de Debrecen, le 14 novembre 2013, est loin d'être isolé. Les situations de naissance posthume soulèvent de nombreuses questions éthiques, débattues par la communauté médicale depuis près de trente ans.
Rédigé le
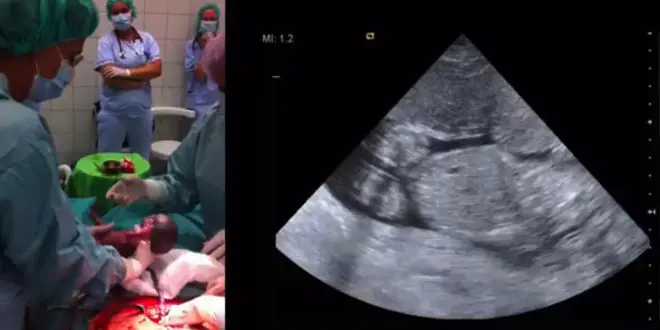
A la suite d'un accident vasculaire cérébral, une Hongroise de 31 ans, enceinte de quinze semaines, a été admise à la clinique de neurochirurgie de Debrecen. Déclarée en état de mort cérébrale, ses fonctions cardiaques et respiratoires ont été maintenues artificiellement par l'équipe médicale.
Selon les échographies, le fœtus porté par la jeune femme était toujours en mouvement. Une telle situation n'étant pas sans précédent, les médecins savaient qu'il était possible - bien que risqué - de maintenir ce fœtus en vie in utero dix à vingt semaines supplémentaires pour permettre son développement, puis de le placer en couveuse.
Outre l'oxygénation du sang, les équipes médicales ont dû surveiller en continu l'équilibre hormonal de la mère et l'apport nutritionnel au fœtus. Vers la vingtième semaine, le sang maternel a été contaminé par des bactéries. Toutefois, les médecins sont parvenus à endiguer l'infection.
Quatre-vingt dix jours après l'entrée de la mère en soin intensif, soit à la vingt-septième semaine de grossesse, une césarienne a été pratiquée pour mettre au monde l'enfant. Pesant 1420 grammes, celui-ci a été placé en couveuse. Plusieurs mois plus tard, il a rejoint sa famille et serait aujourd'hui en parfaite santé.
Débat éthique
De nombreux cas similaires sont rapportés, depuis trois décennies, dans la littérature médicale. Le débat éthique a longtemps été vif sur ce sujet : est-il en effet décent de maintenir les "fonctions vitales" d'une femme en état de mort cérébrale pour permettre à un fœtus de se développer ? Qu"en est-il du respect de la personne humaine, si celle-ci "est réduite au rang d"incubateur" ?
"Dans de telles situations, l'arbitrage est le plus souvent fait en prenant avant tout en compte l'intérêt de [l'enfant qui pourrait naître]", nous explique le professeur Emmanuel Hirsch, professeur d'éthique médicale et directeur de l'Espace éthique de l'AP-HP. "La sollicitation vient généralement du père, mais [les médecins] doivent considérer la relation qu'entretiendra l'enfant avec ce père ou avec sa fratrie. Sera-t-il accepté, ou rejeté ? Qu'incarnera-t-il aux yeux de ses proches ?"
Dans le récent cas hongrois, la famille de la femme décédée aurait manifesté un désir unanime de voir l'enfant naître, attribuant même un nom au fœtus "afin de donner une source de motivation supplémentaire au personnel de l'unité de soins intensifs", selon un récent communiqué de la clinique.
"Toute proportions gardées", commente Emmanuel Hirsch, "il est possible de risquer une analogie avec le don d'organe : pour certains, ce don est en quelque sorte une façon de ''faire la nique'' à la mort. La personne décédée survit en l'autre, et lui a permis de vivre."
L'analogie proposée se révèle particulièrement pertinente dans le cas hongrois, la famille ayant souhaité que les organes viables de la mère décédée puissent profiter à des patients en attente de greffe. Son foie, ses deux reins, son pancréas et son cœur ont été transplantés à quatre patients distincts.
Dans le cas d'une naissance posthume, le suivi et le soutien psychologique des familles sont essentiels, avant comme après la mise au monde de l'enfant. "Un moment difficile peut être celui de la séparation du corps de l'enfant et de celui de la mère", souligne le professeur Hirsch, "car après, il n'y a plus de raison de maintenir d'assistance respiratoire."