Diabète, les dégâts du sucre
Quatrième cause de décès dans les pays développés, le diabète concernera plus de 360 millions de personnes dans le monde en 2030 selon l'Organisation Mondiale de la Santé (OMS). Beaucoup ignorent pourtant les signes et les complications de la maladie.
Par La rédaction d'Allo Docteurs
Mis à jour le
- Qu'est-ce que le diabète ?
- Quels sont les symptômes du diabète ?
- Quels sont les 3 types de diabète ?
- Quels sont les traitements du diabète ?
- Diabète : le risque de complications
- Zoom sur les pompes à insuline
- Apprendre à vivre avec le diabète
- Diabète : plus besoin de piqûre pour mesurer sa glycémie
- En parler pour accepter la maladie
- Une colo pour apprendre à mieux vivre avec le diabète
- Prévenir le diabète de type 2 : un enjeu majeur
- En savoir plus
Qu'est-ce que le diabète ?
Marina Carrère d'Encausse et Régis Boxelé expliquent le diabète
Le diabète est une maladie chronique en constante augmentation dans le monde. En France, 5,4% de personnes, soit 3,7 millions de Français, prennent un traitement contre le diabète et la Fédération française de diabète estime que 600.000 personnes vivraient avec la maladie sans le savoir. La fréquence augmente avec l'âge puisqu'un homme sur cinq âgé de 70 à 85 ans, et une femme sur sept entre 75 et 85 ans sont concernés, selon Santé publique France. Si l'on ne guérit pas du diabète, on peut apprendre à mieux vivre avec cette maladie et à réduire le risque de complications.
Quels sont les symptômes du diabète ?
Le diabète se caractérise par la présence d'un excès de sucre dans le sang, le glucose. Quand le taux de glucose dans le sang dépasse 1,26 g à jeun à deux reprises (ou à n'importe quel moment de la journée si le glucose est supérieur à 2 gr/l), en présence des symptômes ci-dessus, on parle de diabète. L'organisme des personnes diabétiques ne parvient pas à réguler convenablement cet excès de sucre dans le sang.
Quels sont les 3 types de diabète ?
Les deux formes principales de diabète sont le diabète de type 1 et le diabète de type 2. Le diabète de type 1 est le plus souvent dépisté durant l'enfance mais il peut l'être chez les adultes jusqu'à 35 ans. Il concerne entre 10% des diabétiques. Cette forme apparaît lorsque le pancréas ne produit pas suffisamment d'insuline, une hormone qui régule le taux de sucre dans le sang. Les symptômes sont une soif et une faim accrues, une augmentation des mictions (le diabétique urine davantage), une fatigue, une perte de poids en dépit d'un appétit conservé et une fonte des muscles.
Le diabète de type 1 augmente de 3 à 4% par an et apparaît chez des enfants de plus en plus jeune, avant 5 ans, sans que les spécialistes ne comprennent pourquoi.
Neuf fois sur dix, le diabète est de type 2. Il touche essentiellement des adultes de plus de 40 ans, sédentaires et en surpoids mais il touche des personnes de plus en plus jeunes. Il concerne davantage les hommes que les femmes, le risque augmente en cas de tour de taille élevé (du fait de l'accumulation de graisses au niveau de l'abdomen). Quand l'insuline est produite, les cellules de l'organisme ne parviennent pas à l'utiliser correctement. Il y a une sorte de résistance de la part des cellules, ce qui limite l'absorption du glucose, il reste donc en excès dans le sang.
Cette forme reste longtemps sans symptômes, elle peut provoquer les mêmes symptômes que le diabète de type 1 mais de façon atténuée.
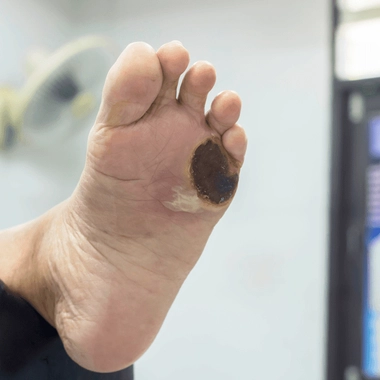
Le diagnostic tardif peut entraîner des complications graves : cécité, amputation... Le diabète multiplie par 2 ou 3 le risque d'infarctus et d'AVC. C'est aussi l'une des principales causes d'insuffisance rénale. D'où l'importance de dépister le diabète.
Le troisième type de diabète est le diabète gestationnel, qui survient durant la grossesse. Dans la majorité des cas, un changement de régime diététique est suffisant pour contrôler la glycémie. Mais il faut parfois ajouter des injections d'insuline.
Quels sont les traitements du diabète ?
La diabète de type 1 se traite essentiellement par insulinothérapie, autrement dit par injections d'insuline qui permettent au malade de réguler son taux, ou par pompe à insuline (voir paragraphe suivant). L'enfant diabétique peut avoir une alimentation normale, similaire à celle de ses frères et soeurs mais elle doit être évidemment équilibrée et variée. La dose d'insuline est toujours adaptée à l'apport alimentaire et à l'activité physique. Il faut savoir que le stress a aussi un impact sur la glycémie (elle augmente en situation stressante).
Le premier traitement du diabète de type 2 est l'alimentation qui doit éviter les aliments gras et favoriser ceux riches en fibres comme les fruits et légumes. Les féculents sont à choisir complets et les légumes secs. L'alcool doit être limité car il est riche en sucres.
Si au bout de six mois, le taux de glucose ne s'est pas abaissé, des anti-diabétiques en comprimés peuvent alors être prescrits et de nombreuses familles de médicaments sont possibles. Il peut s'agir de metformine (de la famille des biguanides, qui augmentent la sensibilité à l'insuline) ; elle est prescrite seule ou associée à un autre médicament si elle n'est pas suffisante. Il peut alors s'agir de sulfamides, de glinides qui stimulent la production de l'insuline.
Une autre classe, les incrétines, ou analogue du GLP-1, est également prescrite. Ce sont des hormones gastro-digestives qui stimulent indirectement la production d'insuline. Il en existe plusieurs classes. Certaines ont même l'avantage de faire perdre du poids aux diabétiques de type 2, ceux dont les problèmes de nutrition sont importants. Il s'agit d'un outil très intéressant pour les diabétologues.
D'autres médicaments diminuent l'absorption des sucres (inhibiteurs de l'alphaglucosidase) mais ils sont très peu utilisés . Certains favorisent leur élimination par les urines, ce sont les SGLT2 ou glifozines. Autorisés depuis avril 2020, ils ont un effet bénéfique sur la glycémie, le poids, la tension artérielle, du fonctionnement rénal. Une autre classe est intéressante, les inhibiteurs de la DPP4, car ils provoquent moins d'hypoglycémie.
Enfin, l'administration d'insuline se révèle parfois nécessaire dans le diabète de type 2. Une activité physique régulière est vivement recommandée et fait partie de la prise en charge.
Diabète : le risque de complications
Quand le diabète est mal traité ou qu'il n'est pas pris en charge, des complications parfois sévères peuvent survenir. Ce sont les "à-coups hyperglycémiques" qui sont dangereux pour les artères : celles du coeur (le risque de maladie cardiaque est multiplié par quinze chez les diabétiques), des reins (10% des dialysés sont des diabétiques non traités), des jambes (8.000 amputations chaque année sont également liées à un diabète non traité) et des yeux (le diabète est la première cause de cécité chez l'adulte). Le diabète de type 2 étant diagnostiqué avec retard, il l'est souvent au moment des complications, tandis que le diabète de type 1 étant diagnostiqué plus tôt, les complications sont plus rares au moment du diagnostic.
Tant qu'il n'y a pas de complications, les diabétiques ne se sentent pas malades et ont donc souvent du mal à accepter le suivi et les traitements nécessaires. Même quand la maladie est évoluée, le suivi reste difficile.
Zoom sur les pompes à insuline
La pompe à insuline offre un véritable confort aux patients diabétiques
Pour les diabétiques de type 1, c'est-à-dire ceux dont le pancréas ne fait plus d'insuline, l'amélioration du traitement passe par les pompes à insuline plus faciles à utiliser. Elles permettent d'injecter durant toute la journée et la nuit, la quantité nécessaire d'insuline, en fonction des besoins. Elle délivre une petite dose en continue (c'est ce que l'on appelle le débit basal), ainsi que des doses supplémentaires au moment des repas et collations (bolus).
La surveillance du taux de glucose reste très importante 4 à 6 fois par jour mais le système de mesure en continue du glucose a été une des grandes avancées ces dernières années. Les capteurs de glucose permettent de connaître sa glycémie en permanence, de réaliser l'ampleur de ses fluctuations et surtout d'agir avant l'hypoglycémie. Ce système a débouché sur une insulinothérapie "en boucle fermée", fondée sur un algorithme qui calcule la dose d'administration. Pour le moment, ce système est limité aux patients ayant un diabète déséquilibré, avec une hémoglobine glycquée supérieure à 8%.
La pompe à insuline offre une amélioration de la qualité de vie à près de 25.000 patients. Mais 70.000 pourraient potentiellement en bénéficier.
Apprendre à vivre avec le diabète
Comment apprendre à vivre avec le diabète ?
Le dépistage est indispensable. Il est simple et fiable : une prise de sang suffit, qui mesure la glycémie à jeun (le taux de sucre dans le sang) à jeûn, à deux reprises.
Doivent notamment se faire dépister dès 40 ans : les personnes qui ont des parents diabétiques, une hypertension, trop de cholestérol ou trop de triglycérides, et donc un surpoids. Les femmes qui ont donné naissance à des bébés qui pesaient plus de 4 kg doivent également se faire dépister.
De plus, du fait de "l'épidémie" d'obésité, le diabète de type 2 touche des personnes de plus en plus jeunes. Les diabétologues souhaiteraient donc voir se développer des tests pour les jeunes.
Il faut rappeler que le taux d'enfants en surpoids est passé de 3% il y a quarante ans à plus de 16% en 2016. 16% des garçons de 18% des filles de 6 à 17 ans (source : Ameli).
Concernant les facteurs génétiques, on sait que quand un parent est diabétique de type 2, le risque pour les descendants est de 30%, alors qu'il n'est que de 6% dans la population générale. Si les deux parents sont diabétiques, ce taux passe à 50% et la maladie apparaît plus tôt, dès 30-40 ans. Quand aux vrais jumeaux, si l'un est diabétique, le risque pour l'autre est de 90%.
Diabète : plus besoin de piqûre pour mesurer sa glycémie
Pour beaucoup de diabétiques, les journées sont rythmées par des piqûres sur le bout du doigt pour vérifier leur glycémie dans le sang. Une contrainte souvent lourde pour ces malades. Aujourd'hui, il existe des alternatives pour mesurer sa glycémie sans se piquer comme les nouveaux capteurs de glucose. C'est la glycémie capillaire. Des boîtiers positionnés sur la peau enregistrent en permanence l'évolution de la glycémie, et la transmettent aux diabétologues. Cela permet d'accompagner les patients sur l'équilibre de leur diabète et de réduire la fréquence de leurs crises d'hypoglycémie. Il y a toutefois un énorme bémol puisque les capteurs sont très régulièrement en défaut d'approvisionnement.
Autre nouveauté, une mini-pompe installée sur le corps du malade, le bras par exemple, qui délivre de l'insuline. Le patient doit rentrer son taux de glycémie dans une télécommande, ainsi que la dose d'insuline à injecter et la machine prend le relais. Contrôle permanent du taux de glycémie grâce au boîtier, diffusion précise des doses d'insuline avec la pompe... Autant de nouveautés qui facilitent le quotidien des malades. Seuls les diabétiques de type 1 et les diabétiques de type 2 faisant au moins trois injections par jour bénéficient d'un remboursement pour ces deux dispositifs.
Enfin, la mesure de l'hémoglobine glyquée fait partie de la surveillance et elle donne une idée des glycémies sur deux ou trois mois ; elle est censée être à 6 % au début de la maladie puis à 6,5 et 7 % au fur et à mesure que la maladie progresse. On recommande un dosage d'hémoglobine glyquée tous les trois mois.
En parler pour accepter la maladie
Rendez-vous médicaux, injections, régime alimentaire... Le diabète bouleverse la vie des patients et peut engendrer des angoisses. À Marseille, une association propose aux diabétiques des groupes de parole pour apprendre à vivre avec leur maladie.
Apprendre à vivre avec le diabète n'est pas facile. Les patients doivent changer leurs habitudes alimentaires et faire face aux nouvelles angoisses que le traitement peut engendrer. En échangeant sur leur maladie, les participants créent des liens et surtout se sentent compris. Pour les plus angoissés, il est important de bénéficier d'un soutien psychologique car le stress peut avoir une incidence négative sur la glycémie.
Une colo pour apprendre à mieux vivre avec le diabète
Le diabète de type 1 survient dans l'enfance, à un âge où il n'est pas toujours facile d'apprendre à vivre avec une maladie chronique contraignante. C'est la raison pour laquelle l'association Aide aux jeunes diabétiques (AJD) organise des séjours médico-éducatifs pour concilier vacances et éducation thérapeutique.
Ces séjours permettent à chaque enfant d'améliorer ses connaissances sur la maladie et de gagner en autonomie. Et pour certains, ces vacances sont aussi la fin d'un isolement. Tous peuvent ensuite mettre en application les bons gestes appris lors du séjour en rentrant chez eux.
Ces séjours font partie des établissements de Soins de Suite et de Réadaptation et à ce titre, ils sont pris en charge. Pour un séjour de deux semaines, le reste à charge pour les familles est de 170 euros.
Prévenir le diabète de type 2 : un enjeu majeur
Il est possible de prévenir la survenue d'un diabète de type 2, grâce à un mode de vie équilibré. L'Organisation Mondiale de la Santé (OMS) souligne principalement ces mesures relativement simples à mettre en place :
· obtenir ou maintenir un poids de forme (indice de masse corporelle inférieur à 25 kg/m2) ;
· pratiquer une activité physique au moins 30 minutes par jour d'intensité modérée ;
· avoir une alimentation équilibrée et variée, en évitant le sucre et les graisses saturées ;
· s'abstenir de fumer.
En savoir plus
Sur Allodocteurs.fr
· "Le diabète est une maladie insidieuse"
· Du sport pour lutter contre le diabète
· Les complications liées au diabète sont-elles inéluctables ?
· Quelles sont les alternatives au sucre quand on souffre de diabète ?
· Comment le Covid-19 peut-il déclencher un diabète chez certains patients ?
· Diabète : bien réagir en cas d'hypoglycémie
· Quelles plantes utiliser en cas de diabète ?
· Le pain est-il déconseillé pour les diabétiques ?
· Pompiers, policiers, militaires… Des métiers toujours interdits aux diabétiques
Ailleurs sur le web
· Fédération Française des Diabétiques
· Aide aux Jeunes Diabétiques (AJD)
· Vivre avec mon diabète
· Inserm