Diabète : vivre avec
Ch@t du 11 octobre 2012 de 15h à 16h : les réponses du Pr. Jean-François Gautier, diabétologue à l'hôpital Saint-Louis, du Dr Marine Halbron, diabétologue au groupe hospitalier Pitié-Salpétrière et du Dr Georges Ha Van, podologue.
Par La rédaction d'Allo Docteurs
Rédigé le
Les réponses du Pr. Jean-François Gautier, diabétologue à l'hôpital Saint-Louis
Il faut avant tout verifier l'absence de plaie. S'il n'y a pas de plaie, parlez-en sans urgence à votre médecin.
La mise en route d'un traitement hypocholestérolemiant dépend de la valeur du LDL (mauvais cholestérol) et non du cholestérol total.
Cela depend du type d'intervention chirurgicale. Il n'y a en general pas de contre indication à une opération urgente.
Non, comme pour tout le monde.
Oui, un taux éleve de TG est souvent associé au diabète de type 2. Le bon contrôle glycémique et l'alimentation équilibrée font diminuer les TG. Un traitement oral peut être nécessaire.
La meilleur prévention du diabète dans cette situation est l'exercice physique >30 min par jour, et l'alimentation équilibrée pour controler son poids.
Oui, c'est d’ailleurs de plus en plus fréquent.
Si son bilan sanguin thyroidien (TSH) est normal sous traitement, on peut innocenter la thyroïde dans la prise de poids.
Tous les medicaments nouveaux doivent faire l'objet d'une surveillance particulière.
Vous devez signaler à votre médecin que vous faites des hypoglycémies avec votre traitement. Cela nécessite si vous n'êtes pas à l'insuline d'ajuster les doses de glimepiride (diminution).
Les statines comme l'aspirine transforment le pronostic cardiaque des diabétiques à risque (tabac, Hypertension.....).
Pas de problème si on n'expose pas directement l'insuline aux rayons du soleil. Il faut stocker à l'ombre.
La pompe peut rendre beaucoup de services à certains patients. Mais elle ne supprime pas le diabète. Il faut continuer les glycémies capillaires et adapter les doses d'insuline.
Au cours du diabète de type 2, l'existence d'hypoglycémie sévère represente un marqueur de surmortalité. Il faut donc réévaluer le traitement lorsque c'est le cas.
Il n'y a pas de limite supérieur. Cela veut dire qu'il existe une insulinorésistance importante. Souvent cela est lié à une surcharge de graisse dans le foie.
Je ne pense pas. Il ne faut pas tout mettre sur le compte du diabète. Parlez-en à son pédiatre.
Mercipour ce témoignage.
Non.
Si votre taux d'HbA1c est sup a 7%, votre traitement est insuffisant. Parlez-en a votre médecin.
Cela depend du traitement. L'hypo est possible pendant et apres l'exercice avec l'insuline et les sulfamides (amarel, daonil, diamicron). Il faut dans ce cas diminuer la posologie
Ce type de traitement est en cours d'evaluation chez l'homme. Il ne concerne le diabète de type 1 qu'au moment du diagnostic.
Cela n'a jamais été démontré de manière formelle.
Seul votre OPH peut répondre à cette question. Le diabète doit être bien controlé de même que la pression artérielle.
Oui si son HbA1 est élevée (sup à 10%).
Oui, c'est le cas pour la sclérose en plaques, la sclérodermie sévère... qui font aussi l'objet d'évaluation et dont les résultats ont été publié.
Le sucre en morceau oui. Il faut voir une diététicienne.
Les réponses du Dr Marine Halbron, diabétologue au groupe hospitalier Pitié-Salpétrière
Vous avez un traitement déjà important et il est vrai que l’étape suivante pourrait comporter une injection d'insuline le soir a réaliser au coucher. Il ne faut pas la craindre mais en parler à votre médecin.
Elle est en cours d'amélioration. Un modèle est déjà disponible dans certains pays, nous ne devrions pas tarder à en avoir un modèle en France.
Effectivement la pose d'une pompe a insuline comporte un protocole particulier qui peut sembler pesant: passage par un centre initiateur, approvisionnement du matériel par des prestataires, la loi l a voulu ainsi ! Tout le système fonctionne en pratique très bien et les patients ne se plaignent habituellement pas de ces contraintes. Mais ce ne doit pas constituer un frein si vous pouvez en tirer un bénéfice, et si votre diabétologue pense que c'est une bonne solution pour vous. Le cout est intégralement pris en charge par la Sécurité Sociale dans le cadre de votre prise en charge à 100%.
Oui car l'indication de la pose d'une pompe peut se décider soit pour améliorer votre équilibre glycémique (ce qui n’a pas l’air d'être votre cas) soit pour améliorer votre qualité de vie, vous pouvez en parler à votre diabétologue qui pèsera avec vous les avantages et les inconvénients.
La pompe à insuline peut être proposée chez les diabétiques de type 2 réalisant plusieurs injections par jour. Mais attention, les doses d’insuline dont un diabétique de type 2 a besoin sont souvent importantes et impliquent de se repiquer et de changer son matériel plus fréquemment qu'une fois tous les 3 jours (parfois tous les jours) comme c’est habituellement le cas chez les diabétiques de type 1.
Certains centres comme celui dans lequel je travaille à la Pitié Salpêtrière accueillent spécifiquement les patients sourds et mettent à leur disposition pour toutes les consultations médicales et paramédicales un interprète en langue des signes qui assiste le médecin. Renseignez-vous s'il en existe dans votre région. Il est indispensable que votre fils puisse prendre une part active a son traitement, seuls cette double présence : diabétologue + interprète la rend possible.
Il est très fréquent que les jeunes patients diabétiques, en période d'adolescence, soient beaucoup moins sérieux dans la prise en charge de leur diabète, c'est leur façon, à eux, de "faire leur crise d'adolescence"! En plus ils savent qu’ils vont vous inquiéter, et c'est bien le but ! Le plus souvent tout rentre dans l’ordre au bout de quelques mois ou quelques années, et les jeunes finissent par reprendre leur diabète en main. L'impact de cette hyperglycémie sur quelques mois ne laisse que peu de trace.
Il est vrai qu’il s'agit de la principale appréhension décrite par les patients lorsqu'on propose une pompe a insuline :" la peur d'être attaché", "la crainte d'avoir un fil a la patte". Pour certains, cette réticence est rédibitoire, pour d'autres elle s’estompe. Je vous conseille de demander a votre diabétologue de pouvoir l'essayer quelques jours, cela n'engage a rien ! Vous vous ferez ainsi une idée de ce que cela représente et jugerez par vous même des plus et des moins.
A priori, les indications de la pompe sont assez larges. Mais, il n'est par exemple pas question de poser une pompe à un patient ne réalisant pas régulièrement ses contrôles glycémiques. Il faudrait en savoir un peu plus sur la réticence de votre médecin.
Il apparait en effet que le diabète ne semble pas équilibré. A long terme, cela peut avoir des conséquences sur sa santé. Je vous engage à convaincre votre mère de consulter dans un centre spécialisé en diabétologie et/ou en nutrition.
Oui une hypoglycémie peut se manifester par toutes sortes de signes cliniques qui vont de banales sueurs ou a une sensation de faim intense a des signes d'emblée plus inquiétants qui peuvent simuler un problème neurologique. Mais ce qui est particulier à l’hypoglycémie est la régression de ces symptômes après que la glycémie a remonté grâce a la prise de sucre (3 morceaux de sucre ou un verre de jus de fruit).
C'est vraiment une décision dont vous devez discuter avec le diabétologue de votre enfant. Il s'agit d'une décision individuelle.
La pompe peut apporter un confort : meilleure stabilité des glycémies, mais en aucun cas, il ne faut attendre de la pompe qu'elle fasse tout a votre place ! Les mesures de glycémie doivent continuer d’être faites plusieurs fois par jour et vous gardez le plein contrôle des injections d'insuline lors des repas (doses et horaire). Donc oui cela peut être plus facile pour vous mais certaines contraintes persistent sous pompe.
Peut être que le cathéter bouge un peu si votre enfant est très actif ? Peut être qu’il y avait une bulle d'air qui empêche la délivrance de l'insuline? Peut être, si cette situation survient fréquemment, pouvez-vous en parler au diabétologue qui pourra augmenter le débit de la fin d'après midi ?
Faire du sport et ne pas grossir !
Oui sans aucun doute.
Certains diabètes comme le votre sont particulièrement instables. Hypoglycémies et hyperglycémies alternent sans réelle explication rationnelle. La pose de capteurs de glycémies permet parfois d'aider car mettent en évidence des attitudes à encourager ou au contraire a proscrire. Peut être pourriez vous en parler à votre diabétologue. De toute façon, pour des cas comme le votre, je pense que la pompe permet d'apporter une "certaine" stabilité.
Les coquettes sont les bienvenues ! La pompe est très petite (plus petite qu’un tel portable). La plupart des femmes la portent accrochées à leur soutien gorge sous l aisselle mais d'autres la mettent dans leur poche. Cela ne se voit vraiment pas ! Mais si cela vous gênait esthétiquement, attendez les nouvelles petites pompes patch qui seront encore plus petites.
L’alcool peut entrainer la survenue d'une hypoglycémie.
Vous avez raison : le fait de porter une pompe vous rappelle en quelque sorte en permanence que vous êtes diabétique mais elle permet aussi une meilleure stabilité des glycémies, et si le diabète est bien équilibré, vous vous inquiéterez moins et ressentirez moins de symptômes en rapport avec votre diabète (comme par exemple moins d'hypoglycémie), et donc vous y penserez moins ! Les tailles des pompes sont maintenant reduites.
L'hyperglycémie est due a l’infection qui doit être traitée par les antibiotiques et non pas une conséquence de la prise d'antibiotiques.
Toutes les insulines actuellement disponibles en France sont des insulines humaines.
Il s'agit d’un nouveau type de traitement dans le diabète de type 2. L’avantage, lorsqu’il est bien supporté, c'est qu’il entraine en plus de l'abaissement des glycémies, une diminution de l’appétit et donc une perte de poids. Il n'est malheureusement pas efficace chez tout le monde mais tant mieux, s'il a donné chez vous de bons résultats !
Oui ils le sont totalement.
Difficile de vous répondre oui sans vous connaitre ! Mais la pompe permet si l’indication est bien discutée avant d’améliorer les glycémies et souvent la qualité de vie. Il faut essayer quelques jours ou quelques semaines et vous faire une idée : cela me parait le meilleur moyen de vous faire une idée (si votre diabétologue est ok bien sur).
A priori la durée de validité en dehors du réfrigérateur est d'un mois. Plus, on ne sait pas exactement ce que l’on fait, si elle est toujours aussi active et si elle ne perd pas ses propriétés.
Victoza® étant un nouveau médicament qui n'est utilisé que depuis quelques années, nous n’avons pas le recul pour être totalement rassurant quant a son innocuité. Cependant, ce médicament a obtenu toutes les autorisations et a passe "tous les tests" permettant son introduction auprès des patients diabétiques, autrement nous ne pourrions pas le prescrire. Si vous ne souhaitez pas prendre un médicament nouveau, vous pouvez l’expliquer à votre médecin qui privilégiera des médicaments plus anciens dont l’innocuité est totalement prouvée.
La pompe permet de remplacer l’injection d'insuline lente (Lantus®) que vous vous faites par une injection continue d'insuline dont on peut faire varier le débit heure par heure. En pratique, si par exemple vous avez tendance à faire des hypoglycémies au milieu de la nuit, il est possible de programmer avec la pompe moins d'insuline pendant cette période et inversement si à certaines périodes de la journée, vous êtes toujours en hyper, il est aussi possible de programmer la pompe pour que vous receviez plus d'insuline a ces heures la. Or, cela vous ne pouvez pas le faire avec les 2 injections d'insuline lentes que vous vous injectez. Pour résumer, la pompe permet de mieux adhérer à vos besoins en insuline ce qui limite le risque d’hypo ou d'hyper. Mais, vous avez raison, ce n est en aucun cas la solution miracle pour tous !
Januvia® est un médicament récemment introduit sur le marche, à ce titre il doit être particulièrement étudié et les éventuels problèmes qui pourraient survenir chez les patients qui le prennent doivent être récencés avec soin. C'est la prudence ! La Metformine® est un vieux médicament très sur.
Je ne connais pas !
Non dans la mesure ou vous ne les laissez pas plus d'un mois en dehors du réfrigérateur.
La neuropathie est une complication du diabète qui peut malheureusement survenir à des niveaux de glycémies peu élevés. Même si votre glycémie était, ou est, peu élevée, elle peut entrainer des problèmes à vos nerfs. L’origine diabétique à votre atteinte nerveuse me parait possible.
Les réponses du Dr Georges Ha Van, podologue
La réponse est difficile car il n'existe probablement pas de liste répertoriée des pédicures podologues agréés par la SS. On peut tenter de faire appel au Conseil regional de l'Ordre des Pedicures podologues, ou demander à son medecin traitant s'il n'existe pas un réseau de soins regional créée pour la prisee en charge du diabète dans votre région
Je vous conseille de consulter un diabétologue qui fera des tests de sensibilité de vos pieds car il est très important de statuer sur le fait que vous ayez ou pas des pieds devenus insensibles et de conclure si c'est en rapport avec votre diabète. En effet le risque de plaie du pied et de complication de cette plaie deviendrait plus grand.
Un patient diabétique qui est grade 0 (sans artérioppathie ni neuropathie) n'a pratiquement aucun risque même s'il se fait une plaie que celle ci devienne grave et s'infecte car elle serait trop douloureuse et impliquerait de la part du patient une demande de soins en urgence. C'est l'insensibilité des pieds qui fait la gravité car les plaies sont diagnostiquées trop tard et ont le temps de s'infecter. La présence d'une neuropathie seule (Grade 1) sans déformations des pieds ni artériopathie, augmente un peu le risque de plaie qui peut se compliquer mais avec un risque beaucoup moins important que les patients à risque de grades 2 et 3 ou le risque est majeur.
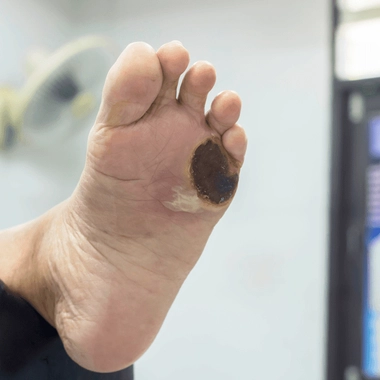
Le principal traitement d'un escarre est la mise en décharge totale de la plaie c'est-à-dire que la nuit au lit la plaie doit être mise dans le vide grace à un oreiller sous la jambe et que lors la marche la chaussure doit être ouverte en face de l'escarre. L'antibiothérapie n'est pas nécessaire la plupart du temps si ces mesures sont appliquées strictement ce qui en pratique est souvent difficile bien qu'indispensable. Il faut probablement consulter dans un service spécialisé dans la prise en charge du pied diabétique.
Un bilan de son artériopathie doit avoir été fait avec la possibilité ou non de déboucher ses artéres de jambe si elles sont atteintes. Les plaies doivent, dans tous les cas, être mises en décharge ce qui ilmplique d'utiliser des chaussures spéciales et de les mettre même pour faire quelques mètres ... La prise en charge se fait au mieux dans un service de diabétologie avec une unité de pied diabétique.
Si l'insensibilité des pieds est bien en rapport avec le diabète c'est que celui ci est mal équilibré depuis plusieurs années. Cette insensibilité est irréversible et nécessite d'être prudent avec ses pieds qui doivent être chaussés de facon adaptée, avoir des soins d'ongles réguliers une hygiène parfaite. En cas de plaie l'absence de douleur est un piège redoutable car il retarde la prise en charge dans une structure specialisée dans la prise en charge du pied diabétique.
Le traitement en urgence est d'ouvrir la chaussure en regard de la plaie et de marcher le moins possible jusqu'à cicatrisation totale. Il faut faire vérifier l'absence d'atteinte des artères de jambe par un échodoppler artériel car c'est la deuxième raison de retard de ciactrisation après la pérennisation de la plaie par frottement sur la chaussure.
Cela n'a rien de specifique au diabète, il faut consulter un angiologue ou un diabétologue.
Il faut vérifier si vous avez une atteinte des artères de jambes avec un écho-doppler artériel des membres inferieurs. Si cela n'est pas le cas vous pouvez vous faire soigner vos verrues par un dermatologue comme n'importe quel patient. Veillez à avoir un diabète bien équilibré avec votre diabétologue ou médecin traitant au moment du geste opératoire. La sensation de pieds froids n'a rien de spécifique il faut verifier avec vos medecins si vous avez une atteinte débutante des nerfs liée au diabète.
Le traitement d'une plaie de la plante du pied est l'absence d'appui jusqu'à cicatrisation. Ceci est difficile à obtenir et explique la chronicité de ces plaies. On peut être amené à faire un platre de décharge mettant la plaie à l'abri de tout appui jusqu'à cicatrisation. Si vous appuyez quelques secondes par jour sur la plaie elle ne cicatrisera probablement pas.
Le mal perforant plantaire est une ulcération plantaire sur une zone d'appui du pied (jamais dans le creux du pied qui n'appuie pas). Il se forme chez les diabetiques qui ont un pied tres creux (cambré) et qui ont une absence de sensibilité du pied par endormissement par le diabète de la sensibilité habituelle. Il se forme un durillon de plus en plus épais indolore, alors que c'est très douloureux chez les patients ayant conservés leur sensilité. Sous l'emprise de la marche ce durillon finit par s'ouvrir et donner naissance à ce mal perforant. Le traitement préventif est la pédicurie (on retire regulièrement le durillon) et le port de semelles orthopédiques qui diminue la vitesse de reproduction du durillon.
Il reste toujours une chance de cicatriser si l'infection est bien traitée mais pas seulmement par les antibiotiques : la plaie doit être indemne de tout appui et tout frottement, le diabète doit être parfaitement équilibré, les soins locaux doivent nettoyer et curéter à bon escient la plaie. Tout ceci peut durer plusieurs mois et ne doit pas être abandonné malgré les contraintes. Il faut être très patient.
Si vous avez un diabète recent et bien équilibré vous ne pouvez pas avoir de neuropathie qui peut parfois démarrer par des sensations d'engourdissement. Il faut consulter un diabétologue pour faire le point. Le syndrome des jambes sans repos n'est pas a priori spécifique du diabète et survient très freqemment en dehors de tout diabète.
Cela n'a rien de spécifique cela ressemble à un eczema.
Si vous n'avez pas de neuropathie ni d'arteriopathie aucun conseil particuilier Veillez "simplement" à avoir un diabète bien équilibré au long cours. Si vous avez une neuropathie ou /et une artérite il faut prendre conseil dans un service de diabétologie car le risque est très grand de faire des plaies. Les 5 grandes causes de plaies sont les chaussures non adaptées, la corne sous les pieds, les ongles, les brûlures et les mycoses entre les orteils.
En savoir plus
Le diabète est un trouble de l’assimilation, de l’utilisation et du stockage des sucres apportés par l’alimentation. Il se caractérise par un excès de sucre dans le sang, (hyperglycémie chronique) et donc un taux de glucose (glycémie) trop élevé. Cette maladie chronique apparaît lorsque le pancréas ne produit pas suffisamment d’insuline ou que l’organisme n’utilise pas correctement cette insuline qu’il produit. On estime actuellement qu'il y aurait entre 500.000 et 800.000 diabétiques qui s'ignorent en France, en plus des 3 millions de diabétiques connus. Pour savoir si on a du diabète, un test sanguin avec dosage de la glycémie est pratiqué en laboratoire. On distingue principalement deux types de diabète : le diabète de type 1 qui touche 10 % des diabétiques. Le diabète de type 2 qui en touche 85 %. Les autres types de diabète concernent les 5 % restants.
Le diabète de type 1 connu sous le nom de diabète insulino-dépendant ou juvénile est caractérisé par une production insuffisante d’insuline et exige une administration quotidienne de cette dernière.
Le diabète de type 2, appelé diabète non insulino-dépendant ou diabète de la maturité résulte d’une mauvaise utilisation de l’insuline par l’organisme. Le diabète de type 2 représente 90% des diabètes rencontrés dans le monde. Il est en grande partie le résultat d’une surcharge pondérale et de la sédentarité. Le diabète gestationnel est une hyperglycémie apparue ou décelée pour la première fois pendant la grossesse.
Quels sont les symptômes, les conséquences du diabète ? Comment le prévenir ? Quels sont les traitements ? Les réponses de nos spécialistes.
En savoir plus :
Questions/réponses :
* Les réponses avec le Dr Roxane Ducloux, diabétologue à l'hôpital européen Georges Pompidou (Paris)
Dans les médias :
Ailleurs sur le web :