Un grand prématuré greffé du coeur
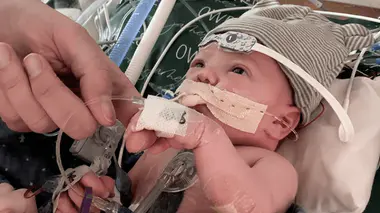
Transplanté après seulement 34 semaines et 3 jours de gestation : âgé de six jours, Oliver Crawford a bénéficié d'une greffe cardiaque ce 11 janvier à Phoenix (Arizona, Etats-Unis), selon un communiqué cité par l'AFP. Si les transplantations néonatales sont courantes, celles réalisées sur des enfants prématurés restent des prouesses techniques. Ce bébé nord-américain apparaît comme l'un des plus jeunes greffés de l'histoire.
Par La rédaction d'Allo Docteurs
Rédigé le , mis à jour le
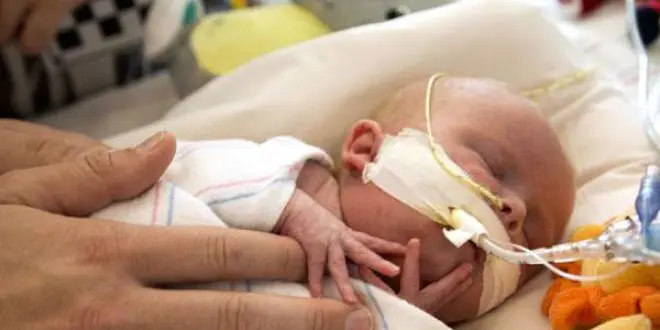

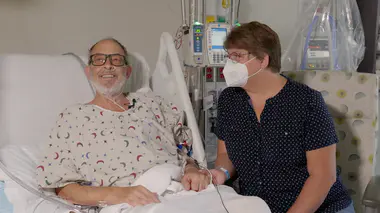
La première greffe du cœur réussie sur un nouveau-né a été réalisée en 1985. L'enfant avait 4 jours. Ci-dessus : Eddie Anguiano, le receveur, quelques semaines après l'opération. Il est toujours en vie à l'heure actuelle. (DR)
"Selon nos informations Oliver est le plus jeune [receveur cardiaque des Etats-Unis], à 34 semaines et 3 jours de gestation(1)", a affirmé sa mère Caylyn Otto, citée dans un communiqué publié par l'hôpital pour enfants de Phoenix.
Les parents d'Oliver ont appris l'existence de la malformation cardiaque du foetus lors d'un examen prénatal à 20 semaines, un diagnostic confirmé quatre semaines plus tard. "Le ventricule gauche était énorme pour un bébé de 24 semaines", a commenté le cardiologue pour enfants Christopher Lindblade, interrogé par le quotidien The Arizona Republic.
Selon le communiqué, le bébé a été ausculté à quelques heures de sa naissance pour savoir s'il était suffisamment sain pour recevoir une transplantation cardiaque. Il a été placé sur une liste d'attente nationale et, deux jours plus tard, un cœur viable s'est trouvé disponible.
L'opération, réalisée six jours après la naissance, a duré dix heures, avec une incision allant de son ventre à sa poitrine.
Mi-février, le bébé de 2,8 kg était toujours hospitalisé. D'après l'hôpital, si ses poumons sont "toujours faibles", il irait "remarquablement bien".
Un demi-siècle de transplantation cardiaque néonatale
Cette prouesse s'inscrit dans une longue histoire de greffe sur les nouveau-nés.
La première tentative de transplantation cardiaque chez un enfant a été tentée à New York par le Dr Adrian Kantrowitz, le 6 décembre 1967, soit seulement 3 jours après la première greffe par Christiaan Barnard au Cap (Afrique du Sud).
Il faudra attendre l'année 1984 pour que deux nouvelles greffes néonatales ne soient expérimentées (au Royaume-Uni, puis en Californie). Toutefois, aucun des enfants ne survécut plus d'un mois à la greffe.
La première greffe réussie a été réalisée à Loma Linda (Californie) le 15 Novembre 1985, chez Eddie Anguiana, un bébé de 4 jours atteint d'un syndrome d'hypoplasie du cœur gauche(2). De nos jours, de 100 à 150 procédures de transplantation cardiaque pédiatrique sont réalisées chaque année dans le monde sur des enfants de moins d'un an, selon le registre de la Société internationale de transplantation cardiaque et pulmonaire.
La durée de vie moyenne d'un greffon est d'une dizaine d'années.
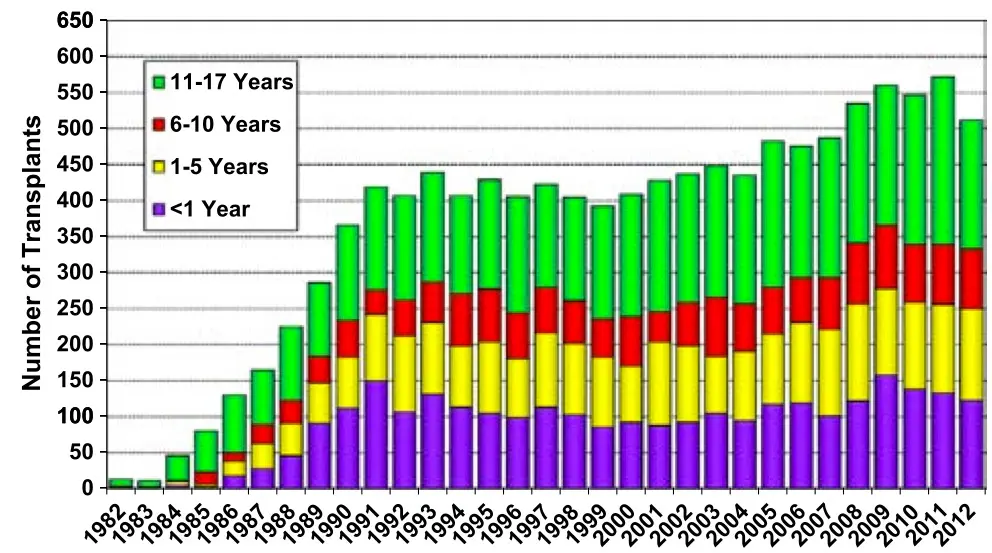
Greffes cardiaques pédiatriques réalisées de 1982 à 2012. En violet, le nombre de transplantations cardiaques réalisées sur des enfants de moins d'un an entre 1985 et 2012, tels que rapportés à la Société internationale de transplantation cardiaque et pulmonaire.
(extrait de : The Registry of the International Society for Heart and Lung Transplantation: Seventeenth Official Pediatric Heart Transplantation Report - 2014; doi:10.1016/j.healun.2014.08.002)
-----
(1) En décembre 2005, Xander Dolski avait bénéficié d'une greffe cardiaque après 36 semaines et 3 jours de gestation au Capital Health's Stollery Children's Hospital (Alberta, Etats-Unis).
(2) Anomalie de développement des structures gauches du cœur, qui obstruent la circulation sanguine dans les vaisseaux issus du ventricule gauche (voir : Orphanet).
(Source : L. Bailey, Origins of Neonatal Heart Transplantation: An Historical Perspective)
En savoir plus sur l'histoire de la chirurgie cardiaque :
VOIR AUSSI :