Les antibiotiques nous fatiguent-ils ?
Les antibiotiques sont régulièrement accusés d'entraîner une fatigue. Mais qu'en est-il vraiment ? Le point avec le Pr Alain Astier, pharmacologue.
Par La rédaction d'Allo Docteurs
Mis à jour le
Il est faux de dire que les antibiotiques fatiguent. Les antibiotiques sont une découverte majeure que l'on doit à Alexander Fleming, à Ernst Boris Chain et à Howard Walter Florey avec la pénicilline durant la Seconde Guerre mondiale et qui a sauvé de nombreuses vies. Il faut également rappeler que l'antibiotique est prescrit pour lutter contre une infection bactérienne, il est totalement inefficace sur une infection virale comme la grippe ou certaines angines.
Les infections responsables de la fatigue
L'infection bactérienne fatigue beaucoup. L'infection entraîne une fièvre parfois élevée avec des sueurs, donc des pertes d'eau et l'organisme consomme beaucoup de calories pour lutter contre l'infection. Cela entraîne de la fatigue. Ce constat est encore plus remarquable pour les infections virales. C'est donc l'infection et non pas l'antibiotique qui est responsable de la fatigue.
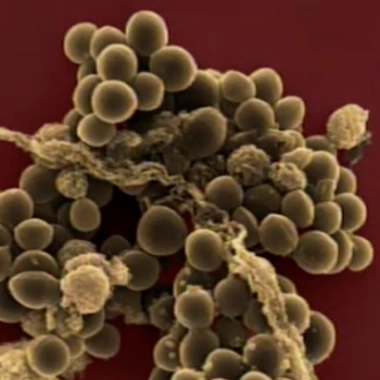
Si les antibiotiques ne provoquent pas la fatigue, ils peuvent toutefois induire des effets secondaires, surtout en raison de leur surconsommation. Prescrits de façon inutile (par exemple en cas d'infection virale), ils vont entraîner des effets indésirables gênants et aggravant certains symptômes de l'infection. Un des effets majeurs des antibiotiques est de perturber la flore intestinale, le fameux microbiote, lorsqu'ils sont administrés par voie orale. Certaines bactéries de notre microbiote sont détruites entraînant un déséquilibre qui aura plusieurs conséquences :
Le mauvais usage des antibiotiques fait de la résistance
Le microbiote est très important. Son dysfonctionnement serait impliqué dans de nombreuses pathologies inflammatoires, métaboliques voire nerveuses. On commence également à découvrir que l'efficacité de plusieurs médicaments anticancéreux serait très dépendante de la bonne santé du microbiote, ce qui était totalement inattendu.
On évoque également de plus en plus l'apparition de germes dits multirésistants, notamment à l'hôpital avec les infections nosocomiales. Une des causes majeures de l'apparition de ces résistances est l'emploi inconsidéré des antibiotiques en médecine humaine mais aussi vétérinaire, particulièrement prégnant en France. Il est tout à fait ridicule d'aggraver la sélection de germes résistants par un mauvais usage des antibiotiques et par un défaut de prévention : lavage des mains, vaccination...
La prévention et l'information restent les meilleurs traitements. On vit toujours sur l'idée que l'on va trouver la solution avec de nouveaux médicaments, la "pilule miracle", l'innovation. Le bon usage des médicaments existants est probablement dans de nombreuses situations pathologiques, beaucoup plus efficace.