Ch@t : PMA
Ch@t du 20/09/2011 : De 22h15 à 23h15, le Dr Françoise Merlet, médecin référent à l'Agence de la biomédecine, le Dr Chadi Yazbeck, spécialiste infertilité et Frédéric Lecompte, biologiste spécialiste infertilité, répondront à vos questions en direct.
Par La rédaction d'Allo Docteurs
Rédigé le
Les réponses du Dr Françoise Merlet, médecin référent à l'Agence de la biomédecine
Le principe d'anonymat du don de gamètes a été largement réaffirmé à la suite des débats pour la révision de la loi de bioéthique qui a finalement été votée en juillet 2011. Il n'est donc pas possible de bénéficier en France des ovocytes d'une donneuse connue.
La sécurité sociale a prévu la règle suivante : 4 tentatives (à condition qu'elles soient suivies d'un transfert embryonnaire) peuvent être prises en charge par l'assurance maladie. Toutefois la situation de chaque couple est particulière et c'est l'analyse très approfondie du dossier du couple par l'équipe et le médecin conseil de l'assurance maladie qui permet, dans de rares cas, d'envisager les éventuelles chances d'une nouvelle tentative.
Il n'y a malheureusement jamais de garantie de résultat en matière de reproduction humaine. Il n'y a pas non plus de solution à toutes les situations médicales d'infertilité. Votre médecin ou l'équipe médicale qui vous a pris en charge est le mieux placé pour vous orienter vers les solutions possibles adaptées à votre cas.
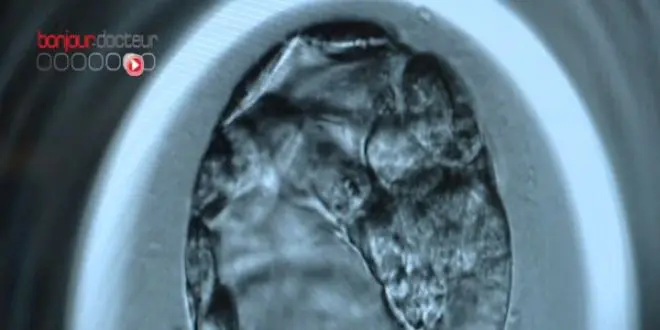
Les connaissances actuelles sur la qualité des embryons sont encore limitées. Quand on parle de qualité des embryons au moment d'un cycle de fécondation in vitro, on décrit en fait ce qu'on voit au microscope : c'est à dire le nombre de cellules embryonnaires qui constituent l'embryon, l'aspect régulier ou non des cellules et la capacité de l'embryon à se développer pendant 2 ou 3 jours au laboratoire. Ca n'est qu'un reflet de la qualité intrinsèque de l'embryon. La responsabilité peut être ovocytaire et/ou spermatique de façon probablement équivalente.
Le recours à l'AMP avec don de spermatozoïdes obéit aux même principes que toute AMP : à savoir prise en charge à 100% par l'assurance maladie sous des conditions d'âge (la femme doit avoir moins de 43 ans) et pour 6 inséminations ou 4 fécondations in vitro selon l'AMP adaptée à votre dossier médical. Ces actes sont soumis à entente préalable de l'assurance maladie et votre médecin doit vous remettre une attestation pour obtenir cette prise en charge. Le principe éthique qui est retenu par la France est bien celui d'un accès au soin pour tous indépendamment des conditions de ressources financières.
Oui c'est possible. Il est préférable de se renseigner auprès de votre gynécologue, les spermatozoïdes sont "fragiles".
Les centres français sont soumis à des règles strictes et contraignantes depuis de nombreuses années : bonnes pratiques réglementaires, autorisations et inspections, et enfin évaluation. On sait que publier des résultats bruts de taux de grossesse ne présente pas d'intérêt tant ils dépendent, non pas de la "qualité" du laboratoire, de ses équipements matériels, mais bien de la capacité des ovocytes et des spermatozoïdes à féconder ou être fécondés. Et pourtant certains autres pays le font mais ça n'a pas vraiment de sens. Les taux de grossesse dépendent surtout comme cela a été dit lors de l'émission des patients pris en charge. L'Agence de la biomédecine rendra public une évaluation des centres dès que son outil épidémiologique lui permettra d'analyser les résultats en tenant compte de l'ensemble des facteurs de succès (âge des patientes, nombre d'embryons transférés à chaque transfert notamment) et ne s'arrêtera pas à décrire un taux de grossesse. Vous conviendrez qu'il est plus essentiel de s'intéresser aux chances de naissances d'un enfant unique en bonne santé. L’objectif ne sera pas bien sur de dresser un palmarès mais de comprendre les éventuelles différences afin de toujours améliorer les connaissances et la qualité des soins aux patients.
A chaque technique ses indications et ses résultats spécifiques. Seul l'examen attentif de votre situation médicale va permettre d'évaluer ce qu'on appelle dans notre jargon médical, la balance bénéfice-risque. Autrement dit la technique la plus simple, la moins invasive, la moins coûteuse qui a le plus de chance de vous apporter le succès vous sera proposée en priorité après examen de votre dossier médical par une équipe pluri-disciplinaire. Les centres et laboratoires d'AMP sont autorisés à la pratique d'une ou plusieurs techniques d'AMP. Certaines AMP par exemple avec don de gamètes sont réalisés par un petit nombre de centres.
Certains pays ne disposent pas d'une régulation comme il existe en France où les centres sont tenus de transmettre à l'Agence de la biomédecine des rapports annuels très complets sur les activités pratiquées et les résultats obtenus selon les différentes techniques. Vous avez raison, les taux de grossesse souvent spectaculaires annoncés par certaines cliniques ne sont pas nécessairement validés par une autorité compétente. Ils pourraient être mensongers et ne peuvent être une garantie pour les couples. Les taux de naissances et notamment de naissance d'un enfant en bonne santé sont un bien meilleur élément à connaître.
Très vraisemblablement, oui.
Le centre espagnol a t-il cherché à discuter avec votre conjoint et vous-même de cette question avant de réaliser ce don ? Peut-être pouvez vous prendre contact avec une équipe médicale qui pratique le don en France pour évoquer ces questions ?
Il y a environ 2000 informations par rapport annuel d'activité que les centres transmettent à l'Agence de la biomédecine chaque année. Des informations très intéressantes et très complètes tirées de ces rapports sont disponibles sur le site web de l'Agence. C'est déjà beaucoup. Il n'y a pas de centres meilleurs que d'autres mais des centres qui ont des stratégies de prise en charge différentes. Imaginez un lycée qui sélectionnerait à l'entrée de la seconde les meilleurs élèves de 3ème puis éloignerait les élèves qui a la fin de la seconde ont décroché : ce lycée aurait un meilleur taux de réussite au baccalauréat, n'est-ce pas ? Et bien, c'est un peu comparable en matière de fécondation in vitro.
Chaque fois qu'on en sent le besoin. Sans hésiter, ça ne peut qu'être une aide.
OPK (syndrome des ovaires polykystiques) rime avec difficultés ovulatoires. Dans certains cas, un traitement simple de l'ovulation suffit à traiter le problème ovulatoire et donc à permettre la survenue d'une grossesse. Dans d'autres cas, selon le degré de sévérité mais aussi selon les autres éléments du dossier concernant votre conjoint et vous-même, pour qui il peut exister un autre facteur surajouté d'infertilité, le recours à une AMP est préférable d'emblée ou après les échecs de stimulation simple.
La vitrification est une des techniques disponibles de congélation des embryons. Récemment développée, elle semble donner de très bons résultats, notamment sur l'aspect des embryons après décongélation.
Le nombril, non, ça ne se fait pas par là. Je vous conseille de vous rendre sur le site de l'Agence de la biomédecine www.procreationmedicale.fr dans lequel vous trouverez pas mal d'informations utiles sur le déroulé des interventions de fécondation in vitro. Bonne lecture.
Il est essentiel que vous communiquiez cette information à votre médecin. C'est aussi une affaire de spécialiste si votre médecin ne se sent pas à l'aise avec ce problème médical. Un traitement préventif peut sans doute être mis en place pendant la tentative de fécondation in vitro. A discuter en amont, c'est très important.
A chaque technique ses indications. L'équipe pluridisciplinaire de votre centre a évalué votre situation médicale en tenant compte de tous les éléments présents dans votre dossier, incluant les analyses de sperme de votre conjoint. Cela dit, après une tentative et selon la façon dont elle s'est déroulée, votre dossier va être rediscuté en staff et peut être votre médecin vous proposera t il une ICSI ?
Rendez vous sur le site www.procreationmedicale.fr Vous trouverez un certain nombre d'explications sur ces examens que je ne peux pas vous décrire ici.
Oui. Sous réserve d'une demande d'entente préalable accordée par la caisse d'AM.
En France le don d'ovocytes est parfaitement autorisé mais très encadré. Contactez un centre autorisé pour le don d'ovocytes (votre gynécologue vous communiquera le centre le plus proche de votre domicile) et allez consulter dans ce centre pour connaître les modalités du recours au don.
Les réponses du Dr Chadi Yazbeck, spécialiste infertilité
L'arrêt de développement peut-être du à des causes génétiques liées au hasard comme ce qui se passe pour les fausses couches spontanées naturelles et non pas spécifiquement du à la technique de fiv icsi utilisée.
Il faut essayer de prendre en compte les précédentes tentatives pour essayer de faire mieux pour la prochaine notamment dans votre situation particulière. Demandez à votre médecin de vous expliquer les démarches qu'il va adopter, çà vous permet de vous sentir mieux préparée.
Le taux de réussite lors d'un transfert d'un embryon congelé est généralement plus faible que par un transfert d'embryon frais. Ceci est principalement du aux conditions de congélation et au risque d'absence de développement après décongélation.
On recommande un arrêt de travail de 5 jours à partir de la ponction des ovocytes, ce qui couvre en général la période du transfert de(s) embryon(s) jusqu'à l'implantation dans l'utérus. Il n'est pas nécessaire d'avoir un arrêt plus long.
Non ce n'est pas un signe d'une ménopause mais il s'agit d'une diminution de la réserve des ovaires (qui survient normalement avec l'âge). Il est conseillé de ne pas tarder à avoir une prise en charge de l'infertilité si ce n'est pas déjà en cours.
En 2011, il est préférable de le faire pour mieux voir où déposer l'embryon dans l'utérus, surtout si on pratique un transfert d'un embryon unique.
Les études sont contradictoires. Mais pourquoi pas ?!
Si vous avez une bonne réponse à ce traitement, les chances sont importantes. En revanche, s'il n'y a pas d'ovulation il faut passer par d'autres traitements et ne pas perdre son temps.
La décision doit être conjointe entre médecin clinicien, biologiste et le couple après vous avoir expliqué les raisons et les avantages ainsi que les inconvénients liés au choix du nombre d'embryons à transférer.
La loi vient d'autoriser la vitrification en France, il faudra attendre pour que les centres se préparent à cette nouvelle technique très prometteuse.
Le drilling ovarien peut-être indiqué pour améliorer les chances d'ovulation. Il a aussi l'avantage de diminuer le risque d'hyperstimulation ovarienne.
Il est conseillé d'attendre 2 ou 3 mois.
Faire une analyse très précise sur les paramètres des spermatozoïdes !
Tout dépend de votre âge, si on vous conseille 2 embryons c'est pour vous donner plus de chance de grossesse.
Au bout de 3 ans je vous conseille plutôt de passer par la PMA.
Oui dans certains cas, nous pouvons transférer plus de deux embryons pour augmenter les chances de grossesse, en tenant compte de l’âge de la femme et de la qualité des embryons. Mais cette stratégie est de moins en moins utilisée actuellement
Il n'existe pas de données scientifiques prouvant son efficacité..
Consultation de PMA !
Tout dépend du degré de l'atteinte et de votre réserve ovarienne. Il n'est pas conseillé de réopérer sauf si les douleurs sont très importantes.
Idéalement 12 jours.
Il est également conseillé d'arrêter l'alcool pendant la stimulation hormonale.
Oui mais tout dépend du stade auquel l'embryon a été congelé. En général on réimplante plutôt deux.
Tout dépend des résultats du bilan complet d'infertilité concernant votre conjoint (spermogramme) et vous même (bilan hormonal, écho, hystérographie).
Oui nous faisons 90% de nos ponctions sous anesthésie générale.
Il faut passer par la technique d'ICSI ou IMSI avec des chances appréciables.
Pour évaluer la cavité utérine et vérifier que la muqueuse est normale avant d'implanter les embryons.
Oui mais aussi le taux de grossesses multiples.
Dans certains cas particuliers l'IMSI peut être recommandée en première intention.
Les deux possibilités existent.
Non ce n'est pas compté parmi les 4 essais autorisés.
Plusieurs facteurs peuvent être en cause mais l'endométriose peut-être associée à un problème de l'utérus qui diminue les chances d'implantation. Il faudrait faire une écho ou une IRM pour le diagnostiquer.
Probablement non mais il peut augmenter les risques de complications pendant la grossesse !
Plusieurs facteurs expliquent ce phénomène : modifications hormonales, effet psychologique, amélioration spontanée de certains paramètres (sperme et ovulation). Les traitements antérieurs d'AMP peuvent aussi jouer un rôle positif.
Sans règles vous ne pouvez pas être enceinte car il n'y a pas d'ovulation. Il faudra induire l'ovulation par des traitements hormonaux après un bilan général..
Non mais il est impératif que votre gynéco soit au courant du problème car un traitement par anti coagulants s'impose !
Risque équivalent. A partir de la 12 semaines ce risque devient très faible.
L'hyperstimulation n'a pas en général une incidence négative mais si les douleurs et les contractions sont très importantes ce serait possible.
Oui mais il faut suivre la grossesse très précocement et prendre les précautions nécessaires pour la mener à terme.
L'adénomyose peut diminuer les chances d'implantation. Tout dépend de son étendue.
Les chances sont équivalentes en FIV et en ICSI pour une endométriose sauf s'il existe un problème chez le conjoint.
Votre seul problème est l'infertilité la réponse est NON.
Chaque technique a ses indications. Celles de l'IMSI ne sont pas encore bien définies mais des études récentes vont nous aider à le faire.
Oui il ne faut pas tarder..
Il est souhaitable d'attendre 3 mois avant de stimuler l'ovaire. Les stimulations comportent souvent une mise au repos préalables des ovaires.
Les réponses de Frédéric Lecompte, biologiste spécialiste infertilité
Seul le législateur le sait ....
Je la connais. Très bonne BD. Contacter un labo pharma qui pourrait vous supporter.
C'est la réalisation d'un diagnostic préimplantatoire qui permet de choisir un embryon indemne d'anomalie (DPI). Il n'est autorisé en France que pour certaines pathologies. En Espagne, il est plus souvent réalisé.
Non, comme dit dans le reportage. L'agence de biomédecine ne diffuse ces chiffres. Même entre pro nous ne connaissons pas les résultats "officiels" des autres centres.
La différence réside dans la maturité des ovocytes. En FIV, ils sont matures. On fait une Fécondation in vitro. En MIV, ils sont immatures. On fait une Maturation In vitro, puis une FIV. Les résultats sont limités. L'intérêt restreint à certaines indications.
Oui. C'est un geste qui nécessite une certaine habitude, dextérité. Les taux de grossesse par un médecin qui effectue le transfert sont souvent étudiés dans les centres afin d'alerter un praticien qui aurait des taux de grossesse inférieurs aux autres praticiens du centre. Cela permet une amélioration continue des pratiques.
Ce n'est pas la question. A un problème donné il faut utiliser la technique adaptée. L'ICSI est plus invasive, moins naturelle. Elle doit être réservée aux indications masculines sévères.
C'est une technique qui reprend une ancienne technique largement répandue : la co-culture. Faire pousser les embryons sur d'autres cellules. Dans le cas d'Endocell®, les cellules sont les cellules utérines de la patiente. Le protocole est assez lourd et très couteux pour les patients. Les études sont aujourd'hui incomplètes pour y voir un intérêt retentissant. D'autres techniques éprouvées permettent d'avoir des bons taux de grossesses.
OUI OUI et OUI. Le blasto est un avantage indéniable. Car on peut nettement mieux sélectionner l'embryon. En caricaturant un peu, jusqu'au 3ème jour de culture on observe surtout le coté maternel, l'ovocyte (bel ovocyte = bel embryon). Par contre à partir du 4ème jour, le côte masculin, le spermatozoîde joue tout son rôle. Hors, une fois sur 2 le spz est défaillant. Quand on transfert 2 blasto au 5ème jour les taux de grossesses peuvent aller jusqu'a 65% selon les indications.
En France, 25% par ponction. Avec une variabilité selon les centres.
Naturellement non. Par contre au labo, on sature les spermato d'albumine, ce qui les rend inoffensifs !
A la base, l'AMP est là pour régler les pb de fertilité, pas les pb de sexualité. Un psychothérapeute est plus approprié. Le vaginisme sera problématique pour le traitement et le suivi échographique qui est endo vaginal.
La Miv a des indications très restreintes, ce qui en limite l'intérêt. Ensuite, la MIV consiste en une maturation in vitro qui ne donne pas 100% de résultat. Tous les ovocytes immatures n'arrivent pas à maturité. Ensuite seulement les ovocytes subiront la FIV ou l'ICSI. Une MIV c'est donc une MIV plus une FIV ou ICIS. Les résultats sont donc moins bons.
C'est une très bonne question. En tant que biologiste, je suis de votre avis. Je ne vois pas l'intérêt de transférer des embryons de qualité moyenne à J2.
Oui c'est une indication de l'IAD.
Oui. Les facteurs qui jouent le plus sont : La fréquence des éjaculations : il faut éjaculer au moins 2 fois par semaine (plus c'est mieux). C'est la base. Rien que cela augmente énormément la qualité de votre sperme. Des délais d'abstinence de plus de 1 semaine sont délétères pour votre sperme. Le tabac diminue votre fertilité (la mobilité des spermatozoïdes), les températures élevées (sauna, bain très chaud), le stress. Il faut être zen ...
Les bios et les gynécos. C'est une discussion d'équipe. Tout dépend des équipes.
Il faut éviter l'alcool si on veut un bon sperme. Après, tout dépend des quantités. Un verre ça va ...
Comme dit dans le reportage tout dépend des équipes. Donc parfois plutôt l'hôpital, parfois la clinique. Et ça, sans langue de bois.
Oui, dans ce cas il s'agira de vrai jumeaux. L'embryon se scinde en 2 dans votre utérus.
Sur fivfrance, annuaire des centres et ** pour ceux avec IMSI
Il faut toujours espérer. L'expérience nous montre que même lorsque l'on pense que cela n'est plus possible .... Une grossesse peut arriver.
C'est une politique de centre. Certains centres pratiques systématiquement la culture prolongée. L'organisation et le cout ne sont pas les même pour les centres...
Normalement c'est de la responsabilité et compétence du biologiste. Cela est discuté avec le gynéco selon les cas. Normalement, le patient est informé. Mais il n'est pas forcément compétent pour décider de la meilleure stratégie.
Oui vous avez une chance. Tous les couples qui bénéficient d'une ICSI (en cas d'oligo importante) sont dans votre cas.
Non cela a été créé pour cela.
En savoir plus
Chaque année, 20 000 enfants naissent en France grâce à l’AMP et les chiffres sont en constante augmentation. Si ces techniques d’assistance à la procréation, sont souvent vécues comme un remède miracle pour les couples stériles, reste qu’un couple sur deux échoue. Près de 30 ans après la naissance d’Amandine, le premier bébé éprouvette français, où en est l’Assistance Médicale à la Procréation en France ?
Après la diffusion d'un documentaire "Enquête de santé : Bébé éprouvette, un parcours éprouvant", mardi 20 septembre 2011, à 20h35, sur France 5, le Dr Françoise Merlet, médecin référent de l'Agence de la biomédecine, le Dr Chadi Yazbeck, spécialiste infertilité et Frédéric Lecompte, biologiste spécialiste infertilité, répondront en direct à vos questions au cours d'un ch@t de 22h15 à 23h15.
Sur Allodocteurs.fr :
Dossiers/articles :
Dans le forum :
Ailleurs sur le web :