Cancer du col de l’utérus : la France à la traîne
Grâce à la vaccination contre le HPV, le cancer du col de l’utérus sera bientôt éradiqué en Australie. En France en revanche, la couverture vaccinale contre le papillomavirus reste extrêmement faible.
Par Maud Le Rest
Mis à jour le
L’Australie est en passe d’éradiquer le cancer du col de l’utérus, d’après les autorités sanitaires du pays. En effet, grâce à une campagne de vaccination contre les papillomavirus lancée gratuitement dans les collèges auprès des jeunes filles et des jeunes garçons en 2007, la couverture vaccinale est désormais de 80% chez les adolescentes de 15 ans et de 75% chez les garçons. D’après les modélisations des autorités sanitaires, la circulation du virus devrait s’arrêter d’ici à 20 ans.
En France, un taux de couverture de 19%
En Australie, même les adolescentes non vaccinées se retrouvent, pour la plupart, protégées. Et le nombre de femmes âgées de 18 à 24 ans atteintes des deux principaux types du virus responsables du cancer du col de l’utérus est passé de 23% à 1% en dix ans. Dans les pays ayant organisé des campagnes similaires, comme la Suède ou le Portugal, la couverture vaccinale contre les paillomavirus est elle aussi élevée. En comparaison, la France – avec une couverture de 19% – reste très en retard.
Les papillomavirus (HPV) sont des infections sexuellement transmissibles (IST) qui circulent généralement au commencement de la vie sexuelle. Non dépistées, elles peuvent provoquer un cancer du col de l’utérus. D’après l’Institut National du Cancer, au cours de leur vie, 80% des femmes sont exposées aux papillomavirus. Ceux-ci sont dépistés grâce à un frottis, qui doit être complété par un vaccin. Chaque année en France, le cancer du col de l’utérus touche près de 3 000 femmes et cause près de 1 100 décès.
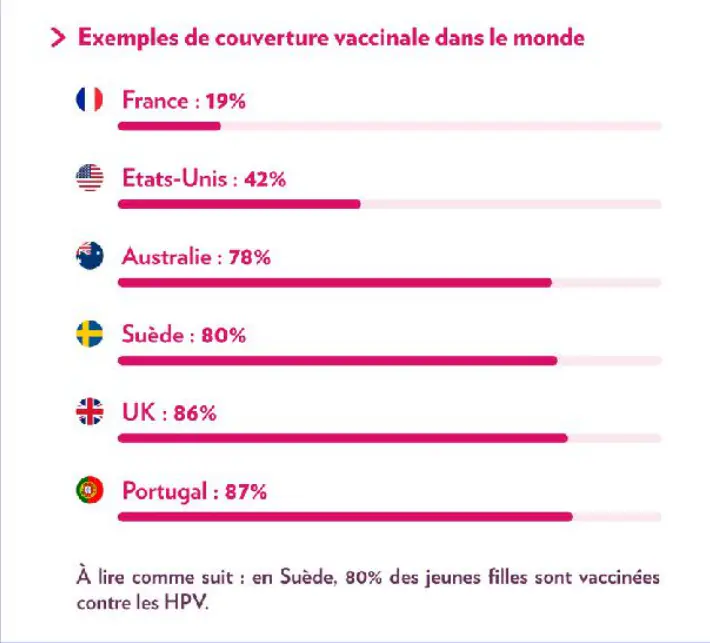
Source : Institut National du Cancer
Le Gardasil victime d’une campagne de désinformation
Le vaccin Gardasil® – qui protège contre les types de papillomavirus cancérigènes les plus fréquents et contre les virus responsables des verrues génitales – a été mis sur le marché en 2006. L’année suivante en France, une campagne de vaccination publique a été lancée, notamment dans les lycées. Mais en 2011, des rumeurs associant le Gardasil® à un risque de développer des maladies auto-immunes (notamment des scléroses en plaques) se sont largement répandues.
Puis, en 2014, une pétition signée par près de 630 médecins émettant des doutes sur l’efficacité du vaccin a été publiée. Le document affirmait notamment que son coût était trop élevé et s’inquiétait de possibles effets indésirables. Dans la foulée, entre 2013 et 2014, environ 30 jeunes femmes se jugeant victimes de troubles provoqués par le Gardasil® ont porté plainte contre son laboratoire (des plaintes aujourd’hui classées sans suite).
Pas de signes d’augmentation de l’incidence des maladies auto-immunes
Face à ce tollé, en 2015, l’Agence du Médicament (ANSM) a publié un rapport sur la question, rappelant que le vaccin contre le HPV faisait "l’objet d’une surveillance renforcée par les autorités françaises et européennes". L’agence a expliqué que ses résultats n’avaient "pas mis en évidence d’éléments remettant en cause la balance bénéfice-risque de ces vaccins", et affirmé qu’il n’y avait pas, "à ce stade, de signes, et ce également dans les données de la littérature française et internationale, d’augmentation de l’incidence des maladies auto-immunes." Une conclusion partagée par l’Organisation Mondiale de la Santé (OMS), qui estime que "le discrédit jeté sur la vaccination anti-HPV concourt à une perte de chances pour les jeunes filles non vaccinées d’accéder au seul moyen de prévention primaire contre les maladies liées aux papillomavirus humains". En 2017, sur 270 millions de doses vaccinales et plus de 60 milions de personnes vaccinées l'OMS n'a pas observé d'effets indésirables graves liés au vaccin.
Une opération nationale de dépistage
Mais malgré la publication de ce rapport et l’avis de l’OMS, la défiance des Français n’a pas faibli. "Fin 2015, seules 14% des jeunes filles de 16 ans avaient reçu un schéma vaccinal complet" indique l’Institut National du Cancer. Cela en dépit des recommandations du plan cancer 2014-2019, qui veut faire remonter cette couverture à 60% chez les adolescentes de 11 à 14 ans. Aussi le ministère de la Santé a-t-il décidé de lancer une opération de dépistage au niveau national. Les Françaises de 25 à 65 ans se verront ainsi proposer un frottis cervico-utérin tous les trois ans. Une action nécessaire, mais qui n’empêchera pas le virus de continuer à circuler. "Cette situation ne pourra pas permettre d’obtenir les effets observés dans les pays à forte couverture vaccinale", estime l’Institut National du Cancer.
Une nouvelle version du Gardasil® (baptisée Gardasil-9®), qui protégera contre cinq souches supplémentaires de HPV, doit arriver prochainement sur le marché français. Le 11 octobre 2017, la Haute Autorité de Santé (HAS) a approuvé son remboursement. Le Haut conseil de la santé publique (HCSP) recommande une administration en deux injections pour les filles de 11 à 14 ans, et en trois injections chez celles de 15 à 19 ans. Le HCSP a par ailleurs préconisé la vaccination des hommes homosexuels jusqu’à leurs 26 ans.
L’Australie a fait le choix de vacciner les garçons contre le HPV au même titre que les filles. En effet, le papillomavirus peut provoquer chez eux des cancers de l’anus ou du pénis. D’après le HCSP, en Europe, la proportion de cancers attribuables aux HPV est de 0,7% chez les hommes. Pour les garçons, le risque d’acquisition d’une infection HPV génitale augmente avec le nombre de partenaires, et est plus important chez les sujets homosexuels.